Un meningioma selar puede imitar un adenoma hipofisario, tanto en su presentación clínica (cefalea, alteraciones visuales) como en sus manifestaciones hormonales (hiperprolactinemia, insuficiencia suprarrenal secundaria).
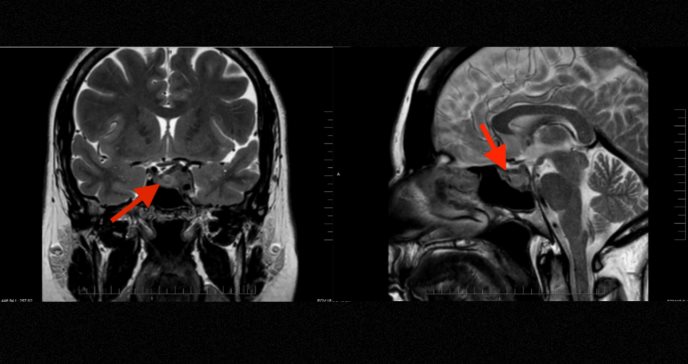
Una mujer de 45 años con antecedentes médicos relevantes que incluyen obesidad, hipertensión arterial, prediabetes, hipotiroidismo e hiperprolactinemia leve, acudió a evaluación por presentar un cuadro clínico de dos semanas de evolución caracterizado por cefalea periorbitaria persistente y progresiva, acompañada de náuseas, vómitos y dolor retroorbitario izquierdo que se exacerbaba con los movimientos oculares.
Es importante destacar que la paciente se encontraba bajo tratamiento de fertilidad que incluía inseminación intrauterina y terapia hormonal con agonista de GnRH, bromocriptina y levotiroxina.
Al momento de la consulta, mantenía su tratamiento habitual con levotiroxina en dosis de 100 mcg diarios y bromocriptina 2.5 mg dos veces al día. Cabe señalar que había sido sometida a un procedimiento de inseminación intrauterina tan solo una semana antes del inicio de los síntomas actuales.
Durante la anamnesis detallada, la paciente refirió síntomas inespecíficos pero potencialmente significativos como fatiga persistente y disminución marcada del apetito, los cuales podrían corresponder a un cuadro de insuficiencia suprarrenal en desarrollo.
Sin embargo, negó otros síntomas neurológicos como debilidad muscular, parestesias faciales o alteraciones visuales. Tampoco reportó cambios en su peso corporal ni uso de medicamentos anticoagulantes o antiagregantes plaquetarios.
Los estudios de laboratorio documentaron niveles elevados de prolactina sérica junto con valores disminuidos de cortisol matutino y ACTH. La prueba de estimulación con cosintropina mostró una respuesta subnormal, lo que permitió confirmar el diagnóstico de insuficiencia suprarrenal secundaria.
Un aspecto particularmente relevante fue el comportamiento de la TSH, que aunque se encontraba dentro de los rangos de normalidad, este hallazgo debe interpretarse con cautela en el contexto de patología hipofisaria, donde puede presentarse inapropiadamente normal o incluso elevada. La normalidad de la T4 libre permitió descartar con mayor certeza la presencia de hipotiroidismo central en este caso.
El plan terapéutico se inició con terapia de reemplazo glucocorticoide utilizando hidrocortisona en dosis de 20 mg por vía oral, fraccionada en dos tomas diarias (15 mg por la mañana y 5 mg por la tarde). Posteriormente, se programó la resección quirúrgica de la lesión selar identificada.
El procedimiento quirúrgico se realizó seis semanas después del diagnóstico inicial, mediante técnica endoscópica endonasal transesfenoidal. El protocolo perioperatorio incluyó administración de hidrocortisona intravenosa en dosis de 100 mg previo a la cirugía, seguido de otra dosis equivalente en el postoperatorio inmediato.
El esquema de reducción gradual de esteroides se implementó cuidadosamente, iniciando con 150 mg intravenosos el primer día postoperatorio, 100 mg el segundo día, para finalmente reiniciar la dosis oral habitual de 20 mg al tercer día postoperatorio.
El estudio histopatológico del tejido tumoral resecado mostró características morfológicas compatibles con meningioma, observándose células con rasgos meningoteliales inmersas en un estroma con importante componente fibroso y áreas de esclerosis.
Los estudios inmunohistoquímicos demostraron expresión positiva para el antígeno de membrana epitelial (EMA) y para el receptor de somatostatina 2A (SSTR2A). El índice de proliferación celular evaluado mediante marcaje MIB-1 resultó inferior al 1%.
La correlación de estos hallazgos permitió establecer el diagnóstico definitivo de meningioma grado I según la clasificación de la Organización Mundial de la Salud.
La evolución postoperatoria fue satisfactoria, con alta hospitalaria al quinto día posterior a la intervención sin complicaciones relevantes.
El seguimiento mediante estudios de imagen por resonancia magnética no ha mostrado hasta el momento evidencia de recidiva tumoral, confirmando la efectividad del tratamiento quirúrgico realizado.
Este caso clínico (Zeinab Alnahas, et al), es un ejemplo de los desafíos diagnósticos que pueden presentar las lesiones selares.
El meningioma en esta localización particular puede mimetizar perfectamente un adenoma hipofisario, tanto en su presentación clínica como en las alteraciones hormonales que produce.
La hiperprolactinemia leve observada en esta paciente constituye un hallazgo particularmente interesante, ya que podría atribuirse tanto al efecto de masa de la lesión como al tratamiento con bromocriptina que recibía la paciente. El contexto de terapia hormonal para fertilidad añade una capa adicional de complejidad al diagnóstico diferencial endocrinológico.
La resolución quirúrgica completa del proceso permitió la normalización del eje hipotálamo-hipofisario-suprarrenal, dejando ver que en este tipo de casos es necesario un abordaje multidisciplinario que involucre especialistas en endocrinología, neurocirugía y anatomía patológica para el manejo óptimo de estas lesiones selares complejas.