El examen de la cavidad oral mostró múltiples lesiones blanquecinas de morfología irregular distribuidas en lengua y mucosa bucal, junto con una escara de características fibrinosas en el paladar duro derecho y dos lesiones nodulares.
Un paciente masculino de 52 años, acudió al servicio de urgencias por un cuadro de dolor faríngeo persistente de tres a cuatro meses de evolución, con notable empeoramiento en las últimas cuatro semanas.
Entre sus antecedentes médicos se visibilizan un diagnóstico previo de trastorno por déficit de atención e hiperactividad (TDAH), elevación crónica de transaminasas y alergias estacionales.
El hombre refería además una constelación de síntomas sistémicos que incluían anorexia marcada, dolor al deglutir, náuseas intermitentes y episodios diarreicos no sanguinolentos que ocurrían tres a cuatro veces al día, llegando en ocasiones a producir incontinencia fecal.
El cuadro se acompañaba de manifestaciones constitucionales significativas como astenia intensa, fatiga incapacitante, sudoración nocturna profusa y una alarmante pérdida ponderal no intencionada de aproximadamente 13.6 kilogramos en el último trimestre.
Desde el punto de vista epidemiológico, el paciente reconocía un historial de consumo crónico de tabaco para mascar, así como una vida sexual activa con parejas heterosexuales ocasionales sin uso sistemático de protección, desconociendo el estado serológico de estas.
La evaluación inicial en urgencias reveló un paciente febril con evidente deterioro del estado general y presencia de tos irritativa no productiva.
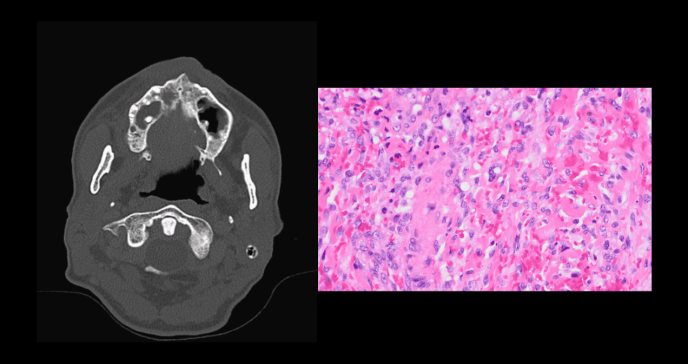
El examen de la cavidad oral mostró hallazgos particularmente llamativos que incluían múltiples lesiones blanquecinas de morfología irregular distribuidas en lengua y mucosa bucal, junto con una escara de características fibrinosas en el paladar duro derecho y dos lesiones nodulares de tonalidad violácea en ambos lados del paladar óseo.
La inspección cutánea evidenció numerosas lesiones ulceradas con tendencia al sangrado espontáneo y áreas de cicatrización dispersas en extremidades superiores e inferiores. Estos hallazgos, en el contexto del síndrome constitucional marcado, orientaron inicialmente hacia un proceso sistémico de base, posiblemente infeccioso o neoplásico.
Los exámenes de laboratorio demostraron serología positiva para VIH con una carga viral extraordinariamente elevada (236,000 copias/mL) y una inmunodepresión profunda evidenciada por un recuento de linfocitos CD4 de apenas 3 células/µL (1.3%). La biometría hemática reveló pancitopenia con leucopenia (4.3 × 10^9/L), anemia (Hb 11.5 g/dL) y trombocitopenia leve (172,000 plaquetas/µL). Los marcadores inflamatorios mostraban elevación significativa de la proteína C reactiva (64 mg/L).
La tomografía computarizada de región maxilofacial puso en evidencia una preocupante erosión ósea del paladar duro anterior, hallazgo que generó sospecha de osteomielitis secundaria o infiltración por proceso neoplásico agresivo.
Durante su estancia hospitalaria, el paciente desarrolló un cuadro séptico con fiebre de 39°C que no respondió inicialmente al esquema antibiótico empírico con vancomicina y piperacilina-tazobactam.
El estudio microbiológico exhaustivo incluyó cultivos bacterianos, micológicos y pruebas moleculares para patógenos oportunistas, todos los cuales resultaron negativos. La evaluación histopatológica de las lesiones orales demostró la presencia de células fusiformes en la submucosa con inmunotinción positiva para CD31 (marcador endotelial) y negatividad para marcadores epiteliales.
La confirmación diagnóstica llegó con la positividad para el antígeno del herpesvirus humano 8 (HHV-8), estableciendo el diagnóstico definitivo de sarcoma de Kaposi clásico. Este hallazgo, en conjunción con la inmunosupresión extrema, permitió clasificar el caso como SIDA en estadio C3 según los criterios de los CDC.
Se inició terapia antirretroviral de alta eficacia con bictegravir/emtricitabina/tenofovir alafenamida (Biktarvy®) junto con profilaxis para infecciones oportunistas mediante trimetoprima-sulfametoxazol. El manejo del sarcoma de Kaposi requirió coordinación estrecha con el servicio de oncología para valoración de quimioterapia sistémica dada la afectación mucocutánea extensa.
Tras siete días de hospitalización con mejoría sintomática parcial, el paciente fue dado de alta con seguimiento ambulatorio coordinado entre infectología para el manejo del VIH/SIDA y oncología para el tratamiento específico de las lesiones neoplásicas.
Este caso (Khan ZR, et al), evidencia que es importante considerar el sarcoma de Kaposi como marcador centinela de inmunosupresión avanzada, particularmente en pacientes con factores de riesgo no reconocidos previamente para infección por VIH.
El sarcoma de Kaposi (SK) es una neoplasia vascular de origen viral, estrechamente vinculada a la infección por el herpesvirus humano 8 (HHV-8). La confirmación diagnóstica mediante estudios serológicos demuestra la presencia de este virus en la gran mayoría de casos (95-98%).
Desde el punto de vista epidemiológico, se distinguen cuatro variantes principales de la enfermedad. La forma clásica afecta predominantemente a varones mayores de origen mediterráneo, mientras que la variante endémica tiene mayor prevalencia en África subsahariana.
La forma iatrogénica aparece en pacientes sometidos a terapia inmunosupresora, particularmente trasplantados, y la variante epidémica se asocia directamente con la infección por VIH/SIDA. De todas estas formas, la relacionada con el SIDA muestra una particular predilección por la afectación de la cavidad oral, siendo esta localización la primera manifestación clínica en aproximadamente uno de cada cinco casos.
Las lesiones orales en el SK presentan una distribución característica, con afectación predominante del paladar duro en aproximadamente la mitad de los casos, seguido de la encía en cerca del 28% de las ocasiones.
Clínicamente, estas lesiones pueden presentarse inicialmente como máculas asintomáticas, pero con frecuencia evolucionan hacia formas nodulares infiltrativas que generan importantes complicaciones funcionales. Los pacientes pueden experimentar dolor intenso, dificultad para la deglución, alteraciones en el habla y significativa desfiguración estética. En el caso que nos ocupa, las lesiones violáceas del paladar duro, en combinación con la sintomatología constitucional y la marcada pérdida de peso, orientaron claramente hacia un proceso sistémico avanzado.
El diagnóstico diferencial debe incluir diversas entidades patológicas, destacando la angiomatosis bacilar, los hemangiomas, el granuloma piógeno y otros procesos neoplásicos que pueden presentar características clínicas similares.
El abordaje terapéutico del SK se sustenta en dos pilares fundamentales. Por un lado, el control de la infección por VIH mediante TARGA constituye la base del tratamiento. Por otro, el manejo específico de las lesiones depende de su extensión y localización. En casos con afectación mucocutánea limitada, las opciones incluyen crioterapia, radioterapia o inyección intralesional de vinblastina.
Para enfermedad avanzada o con afectación visceral, se prefieren esquemas quimioterápicos basados en antraciclinas liposomales. Un aspecto crucial a considerar es que la instauración de TARGA puede desencadenar el síndrome de reconstitución inmunológica, lo que requiere una monitorización clínica estrecha de estos pacientes.