La laparoscopía ha mostrado ventajas claras, como una menor estancia hospitalaria, menor sangrado, menor dolor postoperatorio, menor riesgo de adherencias intraabdominales y hernias incisionales, así como una recuperación más rápida.
Mujer de 39 años, con antecedentes de dos embarazos a término por parto vaginal, acudió al servicio de ginecología y obstetricia debido a un cuadro de un año de evolución de dolor abdominal intermitente y de tipo presión, predominantemente en el hipogastrio y la fosa ilíaca izquierda.
No refería otros síntomas asociados ni antecedentes médicos o quirúrgicos de relevancia.
En la exploración física, se evidenció dolor superficial y profundo en hipogastrio y fosa ilíaca derecha, sin signos de irritación peritoneal. También se encontró dolor a la palpación vaginal de la pared anterior y del anexo izquierdo, con sensación de masa y aumento de volumen en el fondo de saco posterior.
Durante la consulta, la paciente informó que un dispositivo intrauterino (DIU) que había usado como método anticonceptivo durante los últimos cinco años había sido retirado siete meses antes en otra institución.
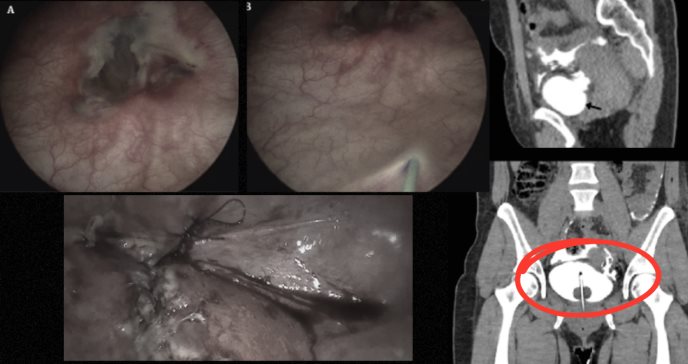
Con base en los hallazgos clínicos, se realizó una tomografía computarizada (TC) de abdomen y pelvis con contraste, evidenciando un cuerpo extraño hiperdenso compatible con un DIU migrado hacia la bolsa vesicouterina izquierda, localizado fuera del útero y en contacto estrecho con la pared posterior de la vejiga.
Esto sugería que el intento previo de extracción del DIU no había sido exitoso.
Dado el cuadro clínico, se decidió realizar una salpingectomía izquierda mediante abordaje laparoscópico, procedimiento efectuado un mes después de la consulta ginecológica. Durante la cirugía, se confirmó la presencia de un DIU de cobre migrado, incrustado en el cuerno uterino izquierdo y el ligamento redondo izquierdo, rodeado de cambios inflamatorios.
No se evidenciaron lesiones en otros órganos abdominales o pélvicos bajo visión directa. La paciente evolucionó satisfactoriamente y fue dada de alta al día siguiente con manejo analgésico posoperatorio.
Tres días después de la cirugía, la paciente acudió al servicio de urgencias con anuria (no excreción de orina) y dolor abdominal generalizado. En la exploración física, los signos vitales eran normales, pero se identificó distensión abdominal y dolor moderado, sin signos de irritación peritoneal.
Los análisis de laboratorio mostraron microhematuria en el uroanálisis, creatinina sérica de 4.35 mg/dL y nitrógeno ureico de 35.2 mg/dL, lo que generó sospecha de lesión vesical.
Se colocó una sonda uretral para derivación urinaria y se solicitó cistografía por TC, la cual evidenció una solución de continuidad en la pared posterolateral izquierda de la vejiga, con dimensiones aproximadas de 14x13 mm, permitiendo la extravasación de contraste en la cavidad peritoneal (uroperitoneo).
Ante estos hallazgos, se decidió llevar a la paciente a cirugía de urgencia dos días después del reingreso hospitalario. Se realizó una cistoscopía transuretral con colocación de catéteres ureterales abiertos de 6Fr en ambos uréteres, seguido de reparación laparoscópica de la lesión vesical.
Durante la cistoscopia, se observó una fístula de bordes irregulares de aproximadamente 2 cm de diámetro en la cara posterolateral izquierda de la vejiga.
Para el abordaje laparoscópico, se emplearon cuatro trócares: uno umbilical de 12 mm, dos de 12 mm en ambas fosas ilíacas a nivel de la línea medioclavicular y un trócar accesorio de 5 mm en la fosa ilíaca derecha. Durante el procedimiento, se confirmó la presencia de orina en la cavidad peritoneal y un defecto irregular en la pared posterolateral izquierda de la vejiga.
Se resecaron los bordes desvitalizados de la lesión y se realizó el cierre en dos planos con sutura barbada 3-0, logrando un cierre hermético bajo visión endoscópica y laparoscópica. La cistoscopía posoperatoria confirmó el cierre adecuado del defecto sin afectación del meato ureteral izquierdo. Los catéteres ureterales abiertos de 6Fr fueron asegurados a la sonda Foley de 16Fr con sutura de seda 2-0. Se mantuvieron los catéteres ureterales por una semana y la sonda uretral por dos semanas.
El postoperatorio transcurrió sin complicaciones y los niveles de creatinina sérica descendieron hasta 0.6 mg/dL. Dos días después del procedimiento, la paciente fue dada de alta y, tras dos semanas de seguimiento, se realizó una cistografía retrógrada que confirmó la resolución completa de la lesión vesical, permitiendo la retirada de la sonda Foley sin complicaciones.
Luego de dos meses de seguimiento ambulatorio, la paciente fue dada de alta del servicio de urología debido a su evolución favorable y la ausencia de síntomas urinarios.
Desde su introducción en la década de 1970, la cirugía laparoscópica ha representado uno de los avances más importantes en la cirugía moderna, permitiendo realizar diversos procedimientos con beneficios significativos.
En 1994, Parra reportó el primer caso de reparación laparoscópica de una perforación intraperitoneal de vejiga tras un trauma iatrogénico, demostrando la viabilidad de esta técnica en el manejo de estas lesiones.
La laparoscopía ha mostrado ventajas claras, como una menor estancia hospitalaria, menor sangrado, menor dolor postoperatorio, menor tiempo de discapacidad, menor riesgo de adherencias intraabdominales y hernias incisionales, así como una recuperación más rápida y una mejor visualización de los órganos pélvicos.
Existen múltiples factores de riesgo para lesiones urinarias en cirugías ginecológicas, incluyendo antecedentes de radioterapia o cirugías pélvicas previas, endometriosis, anomalías del tracto urinario, adherencias peritoneales, masas pélvicas, obesidad y miomas uterinos.
Además, la inexperiencia del cirujano, en especial un bajo volumen de procedimientos laparoscópicos ginecológicos realizados, puede aumentar el riesgo. Como medida preventiva, aunque no está respaldado por evidencia concluyente, se recomienda la cateterización vesical antes de la insuflación peritoneal y la inserción de trocares para evitar la lesión de una vejiga distendida.
El manejo de las lesiones vesicales depende de su ubicación. Las lesiones extraperitoneales pueden tratarse de manera conservadora con cateterización vesical, mientras que las lesiones intraperitoneales requieren reparación quirúrgica, ya que, si no se tratan, pueden evolucionar a complicaciones graves como peritonitis y sepsis.
En este caso (David Castañeda-Millán, et al), se ilustra el manejo exitoso de una lesión vesical iatrogénica secundaria a cirugía ginecológica laparoscópica en un hospital universitario de tercer nivel.
Aunque la literatura sobre el abordaje laparoscópico de este tipo de lesiones postquirúrgicas es limitada, la evidencia disponible respalda su viabilidad y eficacia. La reparación laparoscópica ofrece excelentes resultados y es actualmente la recomendación en pacientes clínicamente estables, siempre que se cuente con la infraestructura, la tecnología y el personal capacitado en laparoscopía avanzada.