Esta inclusión representa un cambio significativo en la política de salud pública frente a una infección que afecta a millones de personas y que está rodeada de estigmas, vacíos diagnósticos y limitaciones en su abordaje clínico.
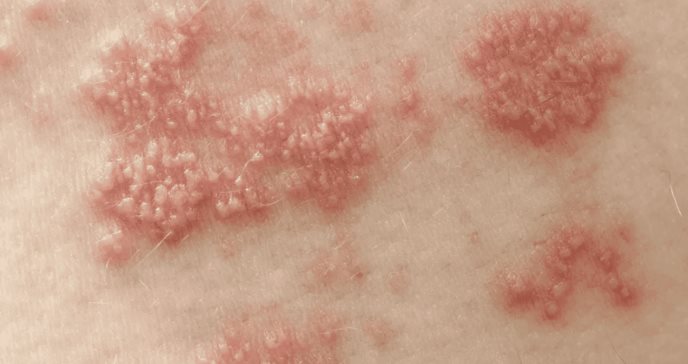
El Departamento de Salud y Servicios Humanos de los Estados Unidos (HHS, por sus siglas en inglés) ha actualizado recientemente su Plan Estratégico Nacional sobre Infecciones de Transmisión Sexual (ITS) 2021–2025 para incluir un anexo específico sobre el virus del herpes simple (VHS).
Esta decisión responde a una instrucción del Congreso emitida en 2022, que solicitó al HHS ampliar el alcance del plan para abordar de manera más clara y contundente la prevención, el diagnóstico y el tratamiento del herpes, una de las infecciones virales más comunes en la población estadounidense.
Hasta ahora, el plan estratégico se centraba en cuatro ITS prioritarias: clamidia, gonorrea, sífilis y el virus del papiloma humano (VPH). Sin embargo, el herpes, a pesar de su alta prevalencia, no había sido incluido de forma explícita. Con esta actualización, el anexo sobre VHS incorpora los avances más recientes en investigación científica, herramientas diagnósticas, abordajes clínicos y estrategias de salud pública para enfrentar los múltiples desafíos que plantea este virus.
Los datos oficiales revelan la magnitud del problema. Como lo señala el portal American Sexual Health Association, se estima que cerca de 18.5 millones de adultos en Estados Unidos viven con VHS tipo 2, responsable principal del herpes genital. A su vez, el 48 % de las personas entre los 14 y 49 años tiene VHS tipo 1, que tradicionalmente se asocia con lesiones orales, pero que también puede causar herpes genital.
El herpes es altamente contagioso y se transmite mediante contacto directo con la piel, especialmente durante las relaciones sexuales orales, anales o vaginales. Aunque muchas personas infectadas no presentan síntomas evidentes o solo tienen brotes leves, el virus permanece en el cuerpo de forma permanente y puede reactivarse en distintos momentos de la vida. Algunas personas solo experimentan un episodio, mientras que otras sufren brotes recurrentes.
Una de las principales dificultades en el control del VHS es que puede transmitirse incluso cuando no hay síntomas visibles. Este fenómeno, conocido como "diseminación asintomática", implica que una persona puede ser contagiosa sin saberlo, ya que las lesiones no siempre son perceptibles o pueden confundirse con otros problemas dermatológicos como pelos encarnados o irritaciones menores. Esta característica del virus complica su detección y favorece su propagación silenciosa.
A pesar de que existen tratamientos antivirales eficaces para reducir la frecuencia e intensidad de los brotes, así como para disminuir el riesgo de transmisión, su uso no está generalizado. Una investigación citada en el anexo revela que solo el 29 % de las personas con VHS ha recibido este tipo de medicación. La mayoría de quienes no se medican consideran que sus síntomas no son lo suficientemente graves o frecuentes como para justificar un tratamiento.
Por otro lado, el herpes continúa siendo una de las ITS más estigmatizadas. Muchas personas que reciben el diagnóstico experimentan sentimientos de culpa, ansiedad, baja autoestima y temor al rechazo por parte de sus parejas actuales o futuras.
La carga emocional asociada a esta infección puede agravarse por actitudes prejuiciosas o desinformadas, tanto en el ámbito social como en algunos contextos clínicos. El anexo advierte que el personal de salud no siempre está preparado para abordar estas inquietudes con la sensibilidad que requieren.
En términos de prevención, las opciones disponibles para las personas sexualmente activas siguen siendo limitadas. No existe una vacuna contra el VHS ni tratamientos profilácticos similares a los desarrollados para otras ITS como el VIH (PrEP) o la clamidia y la gonorrea (Doxy-PEP).
El uso del condón sigue siendo una herramienta útil para reducir el riesgo de contagio, aunque no garantiza protección total, ya que las lesiones pueden aparecer en zonas no cubiertas por el preservativo, como el escroto, las nalgas o el pubis.
El anexo también aborda las limitaciones del diagnóstico actual. Aunque el herpes puede identificarse fácilmente durante un brote activo mediante pruebas en lesiones visibles, los exámenes de sangre que detectan anticuerpos del virus no son suficientemente precisos, especialmente en ausencia de síntomas.
Por ello, el Grupo de Trabajo de Servicios Preventivos de EE. UU. desaconseja los tamizajes masivos y promueve el diagnóstico únicamente en casos con síntomas o exposición conocida.
Frente a este panorama, el anexo sobre VHS propone una serie de acciones estratégicas que serán implementadas por distintas agencias federales. Estas acciones están alineadas con los cinco grandes objetivos del Plan Nacional de ITS: prevenir nuevas infecciones, reducir los efectos adversos de las ITS, impulsar la investigación y la innovación, disminuir las desigualdades en salud relacionadas con estas infecciones, y mejorar la coordinación interinstitucional.
Además de orientar la acción gubernamental, el documento busca servir como base para articular esfuerzos entre diversos actores del sistema de salud, organizaciones comunitarias, investigadores y otros aliados clave. Se espera que futuras versiones del plan nacional integren de forma estructural el abordaje del herpes, consolidando así una respuesta más integral a la epidemia de ITS que enfrenta el país.