A pesar del antecedente de linfoma de Hodgkin y quimioterapia en la infancia, no se reportaron complicaciones hematológicas durante el tratamiento de NMOSD.
Paciente masculino de 15 años de edad, con antecedente de linfoma de Hodgkin diagnosticado a los 4 años, tratado con cinco rondas de quimioterapia y en remisión desde los 5 años. No se registraban antecedentes familiares de enfermedades neurológicas desmielinizantes.
El paciente acudió a consulta el 7 de febrero de 2017 por un cuadro clínico de una semana de evolución, caracterizado por hemiparesia derecha, pérdida de fuerza en miembros superiores y tronco, alteración sensitiva cervical y compromiso de esfínteres. Inicialmente, se consideró un síndrome de conversión, pero tras la hospitalización se realizaron estudios para descartar una enfermedad desmielinizante.
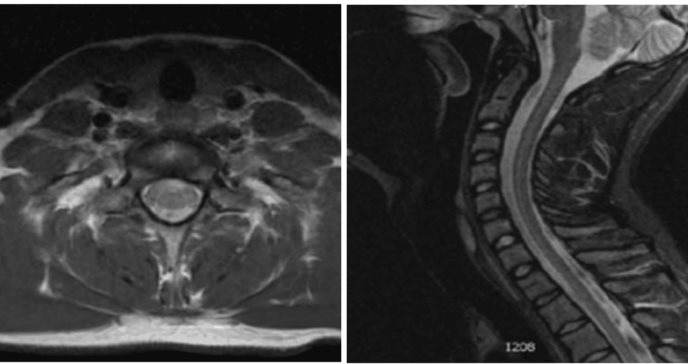
La resonancia magnética nuclear (RMN) con contraste de la columna dorsal mostró alteración en la intensidad de la señal de la médula espinal a nivel cervical inferior, lo que condujo a estudios complementarios. El mismo día, el paciente ingresó a otra clínica por sospecha de mielitis transversa, con síntomas de dolor punzante en la columna torácica, hemiparesia izquierda predominante en el miembro superior, dificultad respiratoria leve, hiporreflexia y pérdida de 2 kg de peso en una semana.
Una nueva resonancia magnética de la columna cervical confirmó una mielitis transversa longitudinalmente extensa (LETM). Se inició tratamiento con metilprednisolona en pulsos intravenosos de 1 g cada 24 horas durante 5 días. Los síntomas se resolvieron sin reacciones adversas, permitiendo el alta hospitalaria el 27 de febrero de 2017. En abril de 2017, ante la persistencia del realce con gadolinio en la RMN cervical, se administró un nuevo ciclo de metilprednisolona.
El 14 de marzo de 2018, el paciente reingresó con un cuadro clínico de 10 horas de evolución, caracterizado por disminución de la agudeza visual bilateral, visión borrosa transitoria, cefalea frontal y parietal punzante, y caída desde su propia altura debido a alteración visual. En el examen físico se encontraba alerta, con visión bilateral de 20/20, fondo de ojo normal y sin signos de focalización neurológica. La tomografía de coherencia óptica fue normal y los cuatro miembros presentaban fuerza 5/5.
El estudio del líquido cefalorraquídeo (LCR) descartó encefalitis, sin pleocitosis ni alteraciones en el ácido láctico. Se identificaron autoanticuerpos anti-AQP4 en LCR (4,53 U/mL, con punto de corte <3 U/mL) y tres bandas oligoclonales tipo 2. La RM cerebral y de nervios ópticos, siguiendo protocolo de enfermedad desmielinizante, fue normal.
Dado el contexto clínico y antecedentes, se consideró una recaída de trastorno del espectro de la neuromielitis óptica (NMOSD por sus siglas en inglés). Se administraron nuevos pulsos de metilprednisolona y se diagnosticó NMOSD seropositiva por presencia de autoanticuerpos anti-AQP4, mielitis aguda con LETM y exclusión de otras patologías. El tratamiento incluyó corticoterapia seguida de terapia anti-CD20 (Rituximab) a dosis de 375 mg/m2 de superficie corporal en cuatro semanas, con repeticiones cada seis meses según titración de anticuerpos anti-CD20-CD27 cada 9-10 semanas.
Tras el tratamiento, los síntomas se resolvieron y la enfermedad se estabilizó. En el momento de documentar este caso, el paciente refiere que su enfermedad está controlada, sin recaídas desde el inicio del tratamiento con Rituximab y sin efectos adversos graves asociados.
La NMOSD es una enfermedad inusual con una prevalencia de 0,52-4,4 por 100 000 habitantes y una incidencia menor a 0,05 casos por 100 000 habitantes al año en Estados Unidos. Aunque la edad media de aparición es de 31 años, también se han descrito casos pediátricos, como lo señalan los autores (Camacho et al). La patogénesis de la enfermedad está mediada por autoanticuerpos anti-AQP4, que inducen astrocitotoxicidad y neurodegeneración.
Los criterios diagnósticos de NMOSD incluyen la presencia de neuritis óptica, mielitis aguda con LETM y síndrome del área postrema. En este caso, el paciente cumplió con los criterios diagnósticos al presentar LETM confirmada por RMN y anticuerpos anti-AQP4 positivos en LCR. La exclusión de esclerosis múltiple se realizó con base en la ausencia de lesiones cerebrales típicas en RM.
El tratamiento se basa en la administración temprana de corticosteroides en fase aguda y terapia inmunomoduladora para prevenir recaídas. Rituximab ha demostrado eficacia en la prevención de recaídas en pacientes con NMOSD seropositiva. En este caso, el paciente respondió favorablemente al tratamiento y no ha presentado nuevas exacerbaciones.