La necrosis avascular bilateral de cadera en el embarazo es una condición extremadamente inusual, con menos de 50 casos reportados en la literatura médica.
Una mujer primigesta (gestante de primera vez) de 32 años ingresó en el servicio de urgencias en el tercer trimestre de gestación, presentando signos iniciales de trabajo de parto.
El parto, de 16 horas de duración, culminó en un nacimiento vaginal espontáneo de un neonato sano. Durante su estancia en la unidad postnatal, la paciente sufrió una caída en el baño. En un primer momento, la lesión se consideró leve, por lo que se le indicó que continuara con la lactancia materna y reposo relativo.
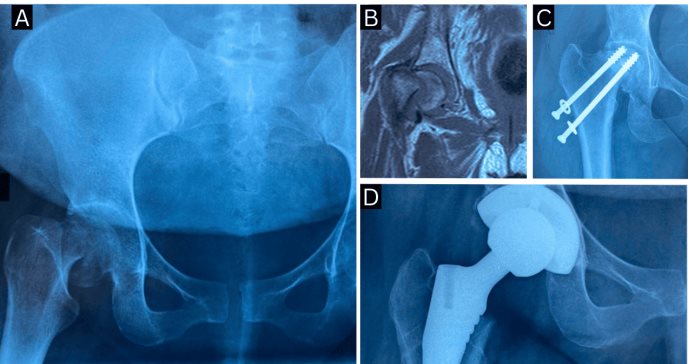
Dos días después, la paciente manifestó dolor intenso en la cadera derecha, con incapacidad para soportar peso en la extremidad afectada. Ante la persistencia del cuadro, se solicitó una valoración ortopédica urgente y se realizó una radiografía de cadera, cuyos hallazgos iniciales no fueron concluyentes.
Posteriormente, una resonancia magnética reveló necrosis avascular (NVA) en estadio III en ambas cabezas femorales, así como una fractura subcapital Garden IV de la cadera derecha.
La paciente no presentaba antecedentes médicos relevantes ni factores de riesgo conocidos para NVA, incluyendo el consumo de tabaco, alcohol o uso de corticosteroides durante el embarazo.
Previamente, había presentado episodios de dolor pélvico, incluso con una hospitalización breve para observación, aunque los estudios ecográficos realizados en ese momento no evidenciaron anormalidades.
Los estudios de laboratorio, incluyendo hemograma completo, velocidad de sedimentación globular (VSG), proteína C reactiva (PCR), pruebas de función renal, tiroidea y perfil lipídico, se encontraron dentro de los límites normales.
La resonancia magnética permitió diferenciar la NVA de otras patologías como la osteoporosis transitoria de cadera y fracturas por estrés, confirmando el diagnóstico mediante la presencia del signo patognomónico de la doble línea.
Dado el alto riesgo de colapso de la cabeza femoral en una paciente joven, se optó por una estrategia conservadora en lugar de una artroplastia de cadera. Se realizó reducción quirúrgica y fijación interna con dos tornillos canulados de titanio de 7,0 mm.
En el postoperatorio inmediato, la paciente experimentó una mejoría significativa del dolor y se le indicó apoyo parcial con carga protegida durante seis semanas.
Sin embargo, las radiografías de seguimiento a los tres y seis meses evidenciaron colapso progresivo de la cabeza femoral con penetración intraarticular de los tornillos, generando un cuadro de dolor incapacitante. Ante esta situación, y tras un proceso de decisión compartida, se optó por realizar una artroplastia total de cadera.
El dolor pélvico y de cadera es una manifestación común en el embarazo, afectando hasta al 20 % de las mujeres gestantes, según señalan los autores del caso (M. Mencia, et al).
Si bien la mayoría de los casos corresponden a patologías benignas, condiciones más graves, como la NVA y las fracturas del cuello femoral, pueden presentarse con sintomatología similar. La resonancia magnética se considera la prueba de elección en estos casos, permitiendo un diagnóstico preciso sin riesgo para el feto.
La NVA bilateral de cadera en el embarazo es extremadamente anormal, con menos de 50 casos reportados en la literatura médica. Su etiopatogenia no está completamente esclarecida, aunque se ha propuesto que los cambios fisiológicos del embarazo, como la hipercoagulabilidad y el aumento del volumen sanguíneo, pueden contribuir a su desarrollo.
El tratamiento de la NVA con fractura del cuello femoral es complejo y depende del estadio de la enfermedad, el grado de colapso femoral y la edad de la paciente. Si bien algunos casos pueden tratarse con fijación interna y descompresión, la progresión de la enfermedad puede requerir artroplastia total de cadera, como ocurrió en este caso.