El caso presentado ilustra la tríada diagnóstica típica de la enfermedad: picos febriles, exantema exacerbado posterior y afectación articular en el esqueleto apendicular, además de los biomarcadores serológicos característicos.
Una paciente de 32 años sin antecedentes médicos relevantes, fue admitida en el hospital después de ser remitida desde un centro de atención primaria debido a un cuadro de 15 días de fiebre prolongada sin un patrón claro.
Presentaba poliartralgias migratorias (dolor en múltiples articulaciones), predominantemente en muñecas y tobillos, y un exantema macular pruriginoso de color salmón-rosado intermitente, principalmente en el tronco, las extremidades superiores y la parte proximal de las extremidades inferiores.
Según la paciente, el exantema (erupción generalizada) aparecía después de los picos de fiebre, junto con mialgias (dolor muscular) y odinofagia intensa (Dolor al tragar alimentos o líquidos).
La paciente había sido tratada previamente con una dosis única de penicilina benzatínica intramuscular por sospecha de faringoamigdalitis causada por Streptococcus pyogenes.
Además, cinco días antes de su ingreso, fue hospitalizada y tratada con ampicilina/sulbactam por sospecha de infección del tracto urinario.
Como no respondió al tratamiento y los picos de fiebre y la leucocitosis persistieron, fue trasladada para evaluación por el servicio de medicina interna. En el examen físico inicial, no se reportó fiebre ni cambios en los signos vitales.
No se observaron signos de inflamación en las amígdalas, pero se palpaban adenopatías cervicales posteriores indoloras y móviles, y se observaron exantemas rosados que desaparecían a la presión en muslos y antebrazos.
Al ingreso, se iniciaron estudios para fiebre de origen desconocido (FUO), se suspendió el manejo antimicrobiano y antipirético, y el análisis se orientó hacia causas neoplásicas, inflamatorias, reumatológicas e infecciosas que pudieran explicar los síntomas de la paciente.
Los exámenes de laboratorio iniciales mostraron un hemograma con un marcado aumento en el recuento de leucocitos (25.750 leucocitos/mm³) y predominio de células polimorfonucleares (93.5%).
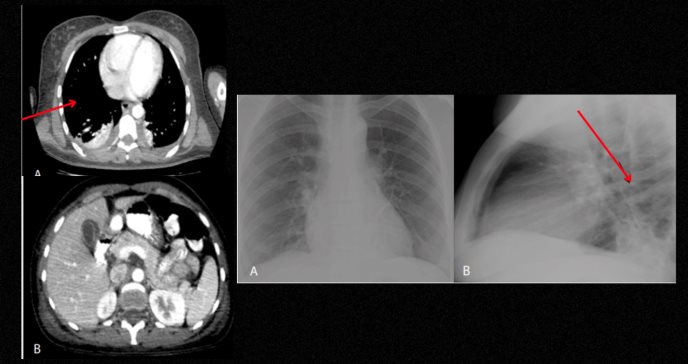
Además, los niveles de proteína C reactiva, aspartato aminotransferasa y alanina aminotransferasa fueron de 25.4 mg/dl, 70.5 U/L y 228 U/L, respectivamente. Se tomó una radiografía de tórax que reveló una imagen poco clara de infiltrado alveolar retrocardíaco.
Con base en este perfil inicial, y dado que la paciente negaba por completo cualquier síntoma respiratorio o urinario, se ordenaron pruebas adicionales de química sanguínea y una tomografía computarizada (TC) toracoabdominal para descartar tumores sólidos y afectación ganglionar.
Durante la hospitalización, la paciente presentó picos febriles >39°C, principalmente al atardecer y por la noche, lo que hacía más notable el exantema en las extremidades y respondía rápidamente al manejo con antiinflamatorios no esteroideos.
Las pruebas adicionales descartaron infecciones por VIH, sífilis, hepatitis B y hepatitis C; el frotis de sangre gruesa fue negativo para hemoparásitos, la velocidad de sedimentación globular fue de 48 mm/hora, la lactato deshidrogenasa fue de 431.7 U/L, y el frotis de sangre periférica no reportó alteraciones en glóbulos rojos o plaquetas, pero indicó un recuento elevado de glóbulos blancos con predominio neutrofílico.
Con base en el manejo reportado que la paciente recibió antes de su llegada al hospital, la sospecha diagnóstica comenzó a inclinarse hacia AOSD o, menos probable, fiebre reumática aguda.
Las pruebas para anticuerpos antinucleares, factor reumatoide y antiestreptolisina fueron negativas, al igual que los hemocultivos para crecimiento bacteriano aeróbico o anaeróbico. Se realizó un ecocardiograma, que descartó carditis subclínica, descrita en la revisión de 2015 de los criterios de Jones para fiebre reumática.
Dada la persistencia de los picos febriles y considerando los resultados de la TC, se reinició el tratamiento antimicrobiano con penicilinas antipseudomónicas; sin embargo, la paciente continuó experimentando picos febriles y un recuento elevado de leucocitos en los hemogramas de control.
Días después, el informe oficial de la tomografía de tórax descartó procesos infecciosos pero describió derrames pleurales bilaterales con atelectasias segmentarias subyacentes.
El informe de la TC abdominal documentó edema leve inespecífico de las paredes de la vesícula biliar y una pequeña cantidad de líquido libre en el fondo de saco posterior y las fosas ilíacas; el informe oficial descartó procesos infecciosos y neoplásicos a nivel toracoabdominal, por lo que se suspendió la terapia antibiótica.
Finalmente, basándose en los valores elevados de ferritina sérica (1.650 ng/mL) y siguiendo los criterios de Yamaguchi, se diagnosticó la Enfermedad de Still de Inicio en el Adulto AOSD y se inició un manejo de primera línea con prednisolona oral a una dosis de 0.8 mg/kg/día.
Después de 72 horas, la condición de la paciente mejoró, no se observaron nuevos picos febriles y sus artralgias se controlaron. Posteriormente, fue dada de alta con tratamiento con esteroides, suplementación de calcio debido al efecto conocido de los corticosteroides sobre el metabolismo del calcio, y órdenes de seguimiento ambulatorio por el servicio de medicina interna.
La Enfermedad de Still de Inicio en el Adulto (AOSD) es un trastorno inflamatorio raro cuya incidencia y prevalencia no han sido reportadas en Colombia.
Esta es una enfermedad poco estudiada que generalmente no se considera en el enfoque diferencial inicial de pacientes con síndrome febril prolongado, debido al conocimiento limitado de sus manifestaciones clínicas y tratamiento, a pesar de ser una causa documentada común de fiebre de origen desconocido (FUO).
El caso presentado (Andrés Prieto-Torres), ilustra precisamente la tríada diagnóstica típica de la enfermedad: picos febriles, exantema exacerbado posterior y afectación articular en el esqueleto apendicular, además de los biomarcadores serológicos característicos.
Como novedad, la paciente presentó un proceso inflamatorio en la vesícula biliar, no asociado con cálculos y que no había sido reportado previamente; este hallazgo incidental sirve como precedente para seguimiento en futuros casos relacionados con esta patología.
Este caso es un ejemplo del procedimiento y método diagnóstico utilizado para esta enfermedad, la cual se encuentra dentro del grupo de patologías a descartar en el diagnóstico de FUO según la definición originalmente propuesta por Petersdorf y Beeson, citada por Cunha et al.
Este reporte enfatiza la importancia de considerar esta patología como una posible causa del síndrome febril y el hecho de que no es necesario realizar pruebas de laboratorio especializadas para el abordaje inicial del paciente; de hecho, una buena anamnesis podría llevar a la sospecha de esta enfermedad y prevenir el uso indiscriminado de antibióticos u otros tipos de intervenciones.