La vasculitis puede provocar hemorragias o isquemia. Puede ser primaria o secundaria a enfermedades subyacentes como infecciones o síndromes paraneoplásicos.
Una mujer de 77 años, jubilada y con buena calidad de vida, acudió al servicio de urgencias. La paciente refería astenia (decaimiento de fuerzas), fiebre, hiporexia (pérdida de apetito) y pérdida de peso de 7 kg en un mes.
No presentaba antecedentes familiares relevantes, pero sí un historial personal de hipertensión arterial tratada con bloqueadores del receptor de angiotensina II. No fumaba ni consumía alcohol habitualmente.
En el momento del ingreso, los análisis de laboratorio mostraron anemia severa (hemoglobina de 7.4 g/dL, volumen corpuscular medio de 75 fL) y deterioro de la función renal (creatinina de 1.6 g/dL). Estos valores contrastaban con resultados normales obtenidos un año antes.
Durante la entrevista, la paciente reportó melena sin alteración del tránsito intestinal, además de la pérdida de peso y astenia ya mencionadas.
El examen físico reveló una paciente consciente y orientada, con hidratación adecuada, sin adenopatías, alteraciones neurológicas, lesiones dérmicas u organomegalia.
A las 24 horas del ingreso, la paciente presentó fiebre superior a 38ºC, lo que llevó a sospechar una translocación bacteriana secundaria a una neoplasia intestinal. Se inició tratamiento antibiótico empírico con ceftriaxona 1 g IV cada 24 horas durante 7 días.
Sin embargo, la fiebre persistió y el estado general de la paciente no mejoró.
Diez días después del ingreso, se amplió la cobertura antibiótica a piperacilina/tazobactam y linezolid, ajustados a la función renal, y se solicitó un ecocardiograma para descartar endocarditis infecciosa.
Tanto los hemocultivos seriados como el ecocardiograma fueron negativos, y los estudios microbiológicos no mostraron infección aguda.
Dada la anemia y los síntomas constitucionales, se sospechó inicialmente de una neoplasia digestiva. Los estudios endoscópicos (gastroscopia y colonoscopia) no mostraron hallazgos relevantes, excepto divertículos no complicados.
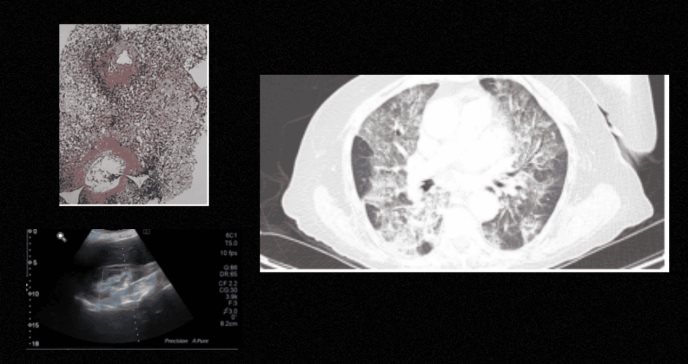
La tomografía computarizada de tórax y abdomen reveló una hernia hiatal, derrame pleural bilateral, líquido en la pelvis y una lesión hepática subcentimétrica.
Los estudios de laboratorio mostraron niveles bajos de hierro (3 mcg/dL) y saturación de transferrina (8%), con ferritina elevada (421 ng/mL).
No se detectaron déficits de vitamina B12 o ácido fólico, y la haptoglobina fue normal. En la orina, se observó hematuria (150 eritrocitos/campo) y proteinuria (750 mg/24 horas), con un cociente proteína/creatinina de 760 mg/dL.
El eco-Doppler renal mostró un aumento en las tasas de resistencia de las arterias intraparenquimatosas, lo que sugirió afectación vascular.
Ante la falta de hallazgos concluyentes y el deterioro progresivo de la paciente, se consideró la posibilidad de una enfermedad autoinmune. El estudio de autoinmunidad reveló anticuerpos anticitoplasmáticos antineutrófilos (ANCA) positivos para mieloperoxidasa (MPO-ANCA) con una dilución de 1/80.
Se realizó una biopsia renal, que mostró un vaso arterial con necrosis fibrinoide e infiltrado de polimorfonucleares, hallazgos compatibles con poliangeítis microscópica (PAM, una forma de vasculitis sistémica.
Se inició tratamiento con metilprednisolona 500 mg/día durante cinco días, pero la paciente no mejoró. Debido a complicaciones en múltiples órganos, se implementó terapia combinada:
- Fallo renal agudo: Se inició ciclofosfamida 15 mg/kg IV cada dos semanas.
- Colitis isquémica: Se administró una dosis única de rituximab 1 g IV.
- Hemorragia alveolar: Se realizaron cinco sesiones de plasmaféresis.
A pesar de los esfuerzos, la paciente presentó un curso clínico desfavorable y falleció.
Según la Organización Mundial de la Salud (OMS), la anemia en adultos mayores se define como una concentración de hemoglobina <13 g/dL en hombres y <12 g/dL en mujeres (3).
Esta condición tiene una prevalencia global que oscila entre el 10% y el 24% (4-5), y su origen suele ser multifactorial: un tercio de los casos se debe a deficiencias nutricionales (hierro, vitamina B12 o ácido fólico); otro tercio es causado por enfermedades crónicas (procesos neoplásicos, inflamatorios y/o infecciosos), con o sin enfermedad renal asociada; y las causas del tercio restante no están claras.
En este caso (Patricia Rubio-Marín et al), se sugirió un patrón mixto: anemia microcítica y sangre oculta en heces con ferritina elevada.
Por lo tanto, se realizó un cribado para identificar trastornos gastrointestinales, mientras que otras condiciones crónicas, como tumores sólidos, gammapatías monoclonales, infecciones (tuberculosis, endocarditis infecciosa, etc.) y enfermedades virales y/o autoinmunes, fueron descartadas posteriormente.
La vasculitis, definida como la presencia de leucocitos inflamatorios en las paredes de los vasos sanguíneos, comprende un grupo de condiciones que causan procesos tanto hemorrágicos como isquémicos, y pueden ser primarias o secundarias a otra enfermedad subyacente (enfermedades infecciosas, síndromes paraneoplásicos, etc.).
Este caso demuestra la importancia de un diagnóstico diferencial amplio en pacientes con síntomas constitucionales de etiología desconocida, en quienes deben descartarse las causas más comunes, sin olvidar otras condiciones que podrían explicar su origen.
La información presentada, combinada con el uso adecuado de pruebas complementarias, ayuda a confirmar el diagnóstico de trastornos que pueden causar una variedad de síntomas, como la vasculitis descrita aquí, y a determinar el enfoque terapéutico más preciso, que en este caso requirió una biopsia renal.
Además, el diagnóstico temprano permite iniciar el tratamiento de manera oportuna, lo que contribuye a obtener una mejor respuesta y a evitar las consecuencias asociadas con una enfermedad más grave.