Los primeros signos y síntomas de la espondilitis anquilosante pueden incluir dolor y rigidez en la región lumbar y las caderas.
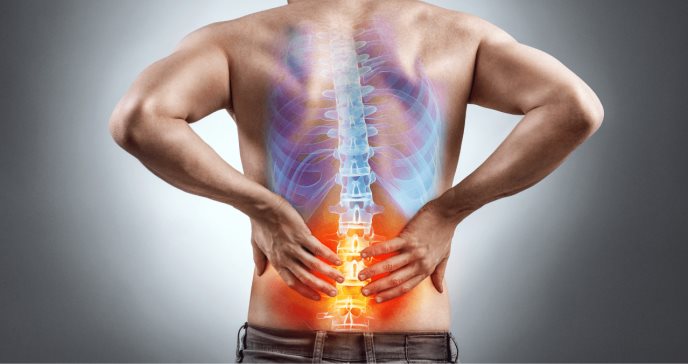
La espondilitis anquilosante afecta más a menudo a los hombres que a las mujeres. Los signos y síntomas generalmente comienzan en la edad adulta temprana. La inflamación también puede producirse en otras partes del cuerpo, sobre todo en los ojos.
No existe cura para la espondilitis anquilosante, pero los tratamientos pueden disminuir los síntomas y posiblemente retrasar la evolución de la enfermedad.
Las afecciones que afectan a las articulaciones pueden suponer un compromiso serio para la calidad de vida y el funcionamiento diario de las personas que las padecen. Por ello, es importante identificar de que trastorno concreto se trata para poder optar al tratamiento más adecuado, que reduzca en lo posible esta afectación.
¿Qué es la espondilitis anquilosante?
La espondilitis anquilosante es una forma crónica de artritis que afecta principalmente a los huesos y las articulaciones de la parte baja de la espalda, donde conecta con la pelvis. Concretamente, se trata de un trastorno inflamatorio que con el tiempo puede hacer que algunas vértebras lleguen a fusionarse, con lo que la persona afectada puede perder flexibilidad y ver modificada su postura.
Su causa específica es desconocida, si bien se cree que hay factores genéticos implicados. De hecho, se sabe que las personas portadoras del gen HLA-B27 tienen mayor probabilidad de padecerla; no obstante, hay que señalar que no todas las personas que cuentan con este gen llegan a desarrollar la enfermedad.
¿Cuáles son sus síntomas?
El primer síntoma de la espondilitis anquilosante consiste en dolor y rigidez en la región lumbar y en las caderas, que aparece de forma intermitente y sobre todo por la mañana y después de períodos de inactividad.
Junto a ello, el paciente puede experimentar dolor en el cuello y cansancio.
Normalmente, las áreas afectadas incluyen la articulación de la columna vertebral con la pelvis, las vértebras lumbares, las uniones de los tendones y ligamentos con los huesos en la columna vertebral y los talones, el cartílago entre el esternón y las costillas y las articulaciones de la cadera y los hombros.
El curso de la enfermedad es muy impredecible, y varía mucho entre paciente y paciente. Por ello, la aparición de los síntomas no lleva necesariamente a un deterioro inevitable, sino que quien padece el trastorno puede ir experimentando mejorías y empeoramientos a medida que pasa el tiempo.
La principal complicación es la eventual fusión de las vértebras lumbares, debido a que el organismo genera nuevo tejido óseo para recuperarse de los daños sufridos a consecuencia de la inflamación. Este fenómeno lleva a una pérdida importante de flexibilidad y a modificaciones posturales.
Más raramente, pueden aparecer otras complicaciones tales como uveítis (inflamación ocular), fracturas por compresión, daños a los nervios que pasan por la columna vertebral, fusión de las costillas (lo que puede afectar la capacidad de respirar) y problemas en la arteria aorta, con el consiguiente riesgo de enfermedad cardíaca.
¿Cómo se trata?
Debido a que, por ahora, no existe una cura definitiva contra la espondilitis anquilosante, la línea de tratamiento se centra en el manejo de los síntomas y complicaciones que puedan ir surgiendo.
Para ello, se emplean medicamentos como los antiinflamatorios no esteroideos (naproxeno, aspirina, ibuprofeno), que alivian la inflamación y el dolor, o los bloqueadores del factor de necrosis tumoral y los inhibidores de la interleucina-17, en casos más graves.
Junto a ello, es habitual la intervención del fisioterapeuta para mejorar aspectos como la flexibilidad, la fuerza y la postura, por ejemplo mediante ejercicios de amplitud de movimiento y de estiramiento, ejercicios de fortalecimiento de los abdominales y la espalda y la adopción de posturas adecuadas al dormir y al caminar.
Finalmente, en pacientes con dolor intenso o con daños severos en la cadera pueden ser necesarias cirugías para reemplazar por prótesis la pelvis o parte de la misma.
Fuente consultada aquí.