La púrpura fulminans es una complicación rara pero potencialmente mortal de la sepsis meningocócica, caracterizada por una rápida progresión de la necrosis cutánea debido a la diseminación de la infección.
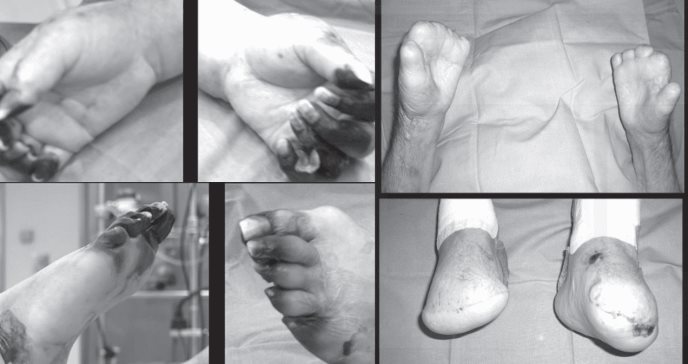
Una mujer de 78 años con diabetes mellitus tipo 2, ingresa con un cuadro clínico agudo caracterizado por fiebre, diarrea, vómitos, dolor abdominal y la aparición reciente de máculas rojas y violáceas en las extremidades inferiores.
En las últimas 4 horas, las lesiones cutáneas evolucionaron rápidamente a hemorragias y equimosis, lo que llevó a un diagnóstico presuntivo de púrpura fulminans. A pesar de la intervención temprana con antibióticos, la paciente experimentó gangrena periférica y necrosis, lo que requirió amputaciones bilaterales para estabilizar su condición.
La paciente ingresó a la unidad de cuidados intensivos con fiebre, diarrea, vómitos, dolor abdominal y la aparición de lesiones cutáneas. En el momento del ingreso, la paciente presentó signos de shock, con hipotensión y taquicardia. Las lesiones cutáneas, inicialmente máculas rojas y violáceas en las extremidades inferiores, progresaron rápidamente a hemorragias y equimosis en las manos y los pies.
En la evaluación física, la paciente presentaba leucocitosis, trombocitopenia, insuficiencia renal, acidosis metabólica e hipoxia. Los exámenes de coagulación mostraron una concentración baja de fibrinógeno y un tiempo parcial de tromboplastina prolongado. La radiografía de tórax reveló edema pulmonar.
Se tomaron hemocultivos y se realizó una punción lumbar, los cuales fueron positivos para Neisseria meningitidis, un diplococo gramnegativo.
El diagnóstico definitivo fue púrpura fulminans secundaria a sepsis por Neisseria meningitidis, una complicación grave y rápida de la meningococemia, que a menudo se presenta con una erupción pustulosa que progresa a necrosis cutánea.
Se inició tratamiento empírico con cefotaxima, y la sepsis comenzó a remitir progresivamente. No obstante, las lesiones cutáneas en las extremidades inferiores progresaron a gangrena periférica grave y necrosis, lo que requirió intervención quirúrgica urgente.
Fueron necesarias amputaciones transmetatarsianas y transmetacarpianas bilaterales para controlar la infección y estabilizar el estado hemodinámico de la paciente.
Tras la intervención quirúrgica, la paciente experimentó una mejora clínica significativa. Sin embargo, debido a la extensión de la necrosis, requirió un proceso prolongado de rehabilitación para recuperar la movilidad y la independencia.
A pesar de los desafíos, la paciente mostró signos de recuperación y fue dada de alta tras un período de tratamiento intensivo en la unidad de cuidados intensivos.
La púrpura fulminans es una complicación rara pero potencialmente mortal de la sepsis meningocócica, caracterizada por una rápida progresión de la necrosis cutánea debido a la diseminación de la infección.
Aunque más frecuente en neonatos y niños, en adultos es rara y suele tener una evolución desfavorable, especialmente en aquellos con comorbilidades, como en este caso (Arnáiz-García et al), esta paciente, una mujer diabética de 78 años.
La identificación temprana de esta condición es crucial para el tratamiento oportuno y para prevenir complicaciones graves como la gangrena periférica y la necesidad de amputaciones. En este caso, la rápida administración de antibióticos y el soporte hemodinámico fueron esenciales para controlar la sepsis y mejorar la evolución de la paciente.
La presentación clínica de la sepsis meningocócica en adultos incluye fiebre, náuseas, vómitos, y una erupción purpúrica, con lesiones que rápidamente evolucionan a necrosis en casos graves.
La púrpura fulminans se caracteriza por la rápida progresión de lesiones cutáneas hacia la necrosis debido a trombosis de vasos pequeños y coagulación intravascular diseminada. Esta complicación es asociada a sepsis, especialmente por organismos gramnegativos como Neisseria meningitidis.
La prevención de la sepsis meningocócica se logra mediante la vacunación, especialmente en individuos con factores de riesgo como la diabetes. Aunque la vacunación no es obligatoria en adultos, debería considerarse en pacientes con afecciones preexistentes que los hagan más vulnerables.
El tratamiento antibiótico temprano, junto con el manejo adecuado del shock séptico, es esencial para mejorar el pronóstico y reducir la mortalidad.