Aunque los casos de lesiones unilaterales son raros y no cumplen con los criterios de investigación, este caso plantea la importancia de tener en cuenta el birdshot en el diferencial de los pacientes con coriorretinitis multifocal unilateral.
Una paciente de 62 años acudió a la consulta con pérdida gradual de visión, moscas volantes y fotopsia en el ojo izquierdo. No tenía antecedentes de viajes recientes ni de enfermedades sistémicas, y su revisión de los sistemas no presentaba observaciones.
El examen físico reveló una agudeza visual corregida de 20/25 en el ojo derecho y 20/20 en el ojo izquierdo. La presión intraocular era normal en ambos ojos. El examen con lámpara de hendidura reveló cambios lenticulares mínimos y cámaras anteriores profundas y tranquilas, y, por lo demás, no presentaba observaciones.
El fondo de ojo dilatado estaba dentro de los límites normales en el ojo derecho. El fondo de ojo izquierdo mostraba células vítreas 2+, vainas perivenulares y sutiles lesiones hipopigmentadas en la periferia media inferonasal. Ninguno de los dos ojos presentaba edema macular.
Los análisis revelaron una serología HLA-A29 positiva. Las pruebas adicionales correspondientes, incluida una radiografía de tórax, una resonancia magnética cerebral (con contraste), una prueba de absorción de anticuerpos treponémicos fluorescentes, una prueba de anticuerpos antinucleares, una prueba de anticuerpos citoplasmáticos antineutrófilos y una prueba de derivados proteicos purificados, fueron todas negativas.
Se realizaron angiografías basales con fluoresceína y verde de indocianina; sin embargo, la paciente sufrió un ataque de ansiedad durante el procedimiento y éste se interrumpió, no permitiendo obtener imágenes angiográficas adecuadas.
La exploración física realizada por un reumatólogo certificado no reveló ninguna evidencia sistémica de enfermedad infecciosa o autoinmune. Se evaluó la existencia de una coriorretinopatía en perdigonada (BSCR) unilateral y se trató a la paciente con micofenolato mofetilo 1,5 g (po, bid) y prednisona 60 mg (po, qd), con lo que la enfermedad quedó inactiva.
Posteriormente, mientras continuaba con el micofenolato mofetilo, la prednisona se redujo lentamente durante varios meses, durante los cuales se produjo un brote de la enfermedad con una dosis de prednisona de 7 mg. El brote se trató volviendo a aumentar la dosis de prednisona a 60 mg hasta que la BSCR del paciente se volvió inactiva y, posteriormente, se redujo la prednisona a 8 mg.
Los intentos posteriores de reducir (a los 12 y 36 meses) la prednisona por debajo de una dosis de 8 mg mientras seguía el tratamiento simultáneo con micofenolato mofetilo no tuvieron éxito. A los 49 meses de seguimiento, se detectó edema macular cistoide en el ojo izquierdo al reducir la prednisona a 7 mg.
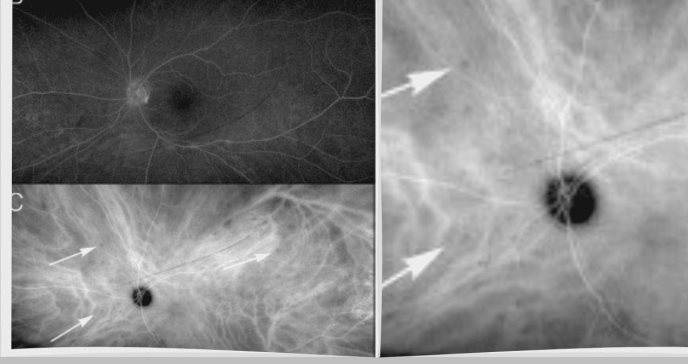
Tras la realización de angiografías con fluoresceína y verde de indocianina tras la aparición del edema macular cistoide, el ojo izquierdo reveló la presencia de hiperfluorescencia perivascular y manchas hipocianescentes, respectivamente, todo ello compatible con el diagnóstico de coriorretinopatía en perdigonada activa.
Se ofreció a la paciente la opción de añadir adalimumab como segundo agente economizador de esteroides; sin embargo, la paciente lo rechazó. Prefirió continuar con micofenolato mofetilo 1,5 g (po, bid) y prednisona 8 mg (po, qd) de forma crónica.
Los criterios de investigación para el diagnóstico de BSCR incluyen enfermedad bilateral, la presencia de al menos tres "lesiones en perdigonada" peripapilares inferiores o nasales al disco óptico en un ojo, inflamación intraocular de bajo grado del segmento anterior y reacción inflamatoria vítrea de bajo grado.
Sin embargo, esta paciente presentaba una inflamación vítrea unilateral de bajo grado, lesiones en perdigonada hipocianescentes y positividad para HLA-A29. Según los criterios de Levinson et al., esta paciente no cumpliría los criterios de investigación de la enfermedad debido a su presentación unilateral.
Este caso clínico (Marrero, V. et al), pone de relieve el hecho de que existen casos de BSCR unilateral en la literatura médica, por lo tanto, es ideal identificar todos los casos de BSCR, incluidos los unilaterales, para tratar de forma óptima a estos pacientes.