La hernia pulmonar espontánea es una entidad clínica rara, con escasos reportes en la literatura. En América Latina, solo se ha documentado un caso en Colombia en 2015, el cual fue resuelto mediante cirugía torácica asistida por video.
Un hombre de 59 años, hispano, tiene antecedentes de hipertensión arterial y diabetes mellitus, ambas condiciones controladas. No presenta antecedentes quirúrgicos, traumatismos relevantes ni enfermedades hereditarias.
Acudió al servicio de urgencias por un cuadro de tres días de evolución caracterizado por hemoptisis (tos con sangre), dolor moderado en el hemitórax derecho y la aparición de edema junto con un pequeño hematoma a nivel submamario derecho.
Además, se observó un defecto herniario en la pared torácica derecha, visible durante los movimientos respiratorios y la maniobra de Valsalva.
Al ingreso, el paciente se encontraba estable, respirando sin necesidad de oxígeno suplementario y con constantes vitales dentro de los rangos normales. La exploración física reveló una depresión paraesternal derecha durante la inspiración y una hernia pulmonar evidente durante la maniobra de Valsalva.
Estos hallazgos sugerían una posible alteración estructural en la pared torácica.
Los estudios de laboratorio mostraron una leucocitosis de 15,55 x 10³/µL con un 75,4% de neutrofilia, lo que indicaba un proceso inflamatorio o infeccioso. El resto de los parámetros bioquímicos se encontraban dentro de los valores normales.
En cuanto a los estudios de imagen, la radiografía de tórax anteroposterior mostró una acentuación del intersticio pulmonar bilateral, derrame pleural derecho y obliteración de los ángulos costofrénico y cardiofrénico.
La ecografía pleural confirmó la presencia de líquido libre en la cavidad pleural derecha, con un volumen aproximado de 1,061 cc, sin septos ni sedimento, y evidenció un colapso de los segmentos inferiores del lóbulo inferior derecho con broncograma aéreo.
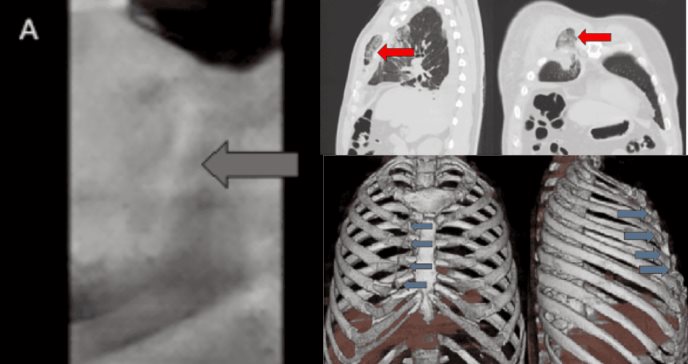
La tomografía computarizada (TC) de tórax sin contraste reveló líquido libre en la cavidad pleural derecha, infiltrado alveolar en el segmento anterior del lóbulo superior derecho, protrusión del segmento medial del lóbulo medio e infiltrado alveolar en los segmentos posteriores del lóbulo inferior derecho.
Estos hallazgos indicaban la presencia de parénquima pulmonar fuera de la cavidad pleuropulmonar derecha. Además, una reconstrucción tridimensional por TC mostró fracturas desplazadas de la 2ª a la 5ª costilla en el hemitórax derecho, lo que explicaba el defecto herniario observado.
Inicialmente, se consideraron diagnósticos diferenciales como traumatismo torácico cerrado y costocondritis. Sin embargo, estos fueron descartados debido a la ausencia de antecedentes traumáticos recientes o previos, así como la falta de dolor crónico en la zona afectada.
El paciente fue ingresado en la Unidad de Cuidados Intensivos (UCI) por sospecha de neumonía adquirida en la comunidad (NAC). Se inició tratamiento empírico con ampicilina/sulbactam (1,5 g IV cada 6 horas) y claritromicina (500 mg IV cada 12 horas). Posteriormente, debido a la persistencia de fiebre no superior a 38°C y leucocitosis sin otro foco aparente que el pulmonar, se cambió a meropenem (1 g IV cada 8 horas).
Tras 11 días de hospitalización y una mejoría clínica parcial, se decidió realizar una intervención quirúrgica para reparar el defecto herniario. Se llevó a cabo una toracotomía derecha con una incisión paraesternal de aproximadamente 10 cm.
Durante la cirugía, se identificó un defecto herniario con parénquima pulmonar protruido a través de fracturas desplazadas de la 2ª a la 5ª costilla derecha.
Se procedió a la reducción del parénquima pulmonar herniado, seguido de deperiostización y osteosíntesis con miniplacas y tornillos de titanio entre la 3ª y 5ª costillas, fijándolas a la unión costocondral. La intervención, que duró 120 minutos, finalizó sin complicaciones, y el drenaje torácico se retiró a las 48 horas.
El paciente permaneció hospitalizado durante 32 días, de los cuales 4 fueron en la UCI. Su estancia se prolongó debido a la persistencia de leucocitosis y la necesidad de continuar el tratamiento para la NAC.
Cinco días después de la cirugía, fue dado de alta con indicación de seguimiento ambulatorio.
A los tres meses de la intervención, el paciente presentaba una recuperación satisfactoria y estaba asintomático. Las imágenes de seguimiento mostraron una correcta colocación de la osteosíntesis, y el paciente continuaba bajo control por un equipo multidisciplinario.
La hernia pulmonar espontánea (HPS) es una entidad clínica rara, con escasos reportes en la literatura médica. En América Latina, solo se ha documentado un caso en Colombia en 2015, el cual fue resuelto mediante cirugía torácica asistida por video (VATS) utilizando una malla de polipropileno.
Otras publicaciones en la región se han centrado principalmente en hernias intercostales o transdiafragmáticas que involucran estructuras de la cavidad abdominal, generalmente asociadas a traumatismos toracoabdominales y tratadas con cirugía abierta y materiales protésicos. A nivel mundial, los reportes de HPS también son limitados.
Las hernias pulmonares pueden ser congénitas o adquiridas. Las congénitas se deben a la debilidad de la membrana suprapleural y suelen localizarse en el tórax cervical, entre los músculos escaleno y esternocleidomastoideo.
Estas hernias suelen ser asintomáticas y desaparecen con el crecimiento. Por otro lado, las hernias adquiridas son más comunes y suelen ser postraumáticas o posquirúrgicas, especialmente después de toracotomías. También se han asociado a neoplasias malignas (metástasis) y, en menor medida, a esfuerzos como la tos crónica.
En este contexto, se ha intentado relacionar la tos con fracturas costales en pacientes con condiciones previas como osteoporosis o senilidad, aunque esto es debatible, ya que también se han reportado casos en pacientes jóvenes.
En este caso (Enrique Gagliardo-Cadena, et al), la HPS se localizó en el hemitórax derecho, entre la 2ª y la 5ª costilla. Sin embargo, la literatura sugiere que estas hernias son más frecuentes en el hemitórax izquierdo, entre la 8ª y la 9ª costilla.
Esta diferencia podría explicarse anatómicamente por la presencia del hígado, que limita el desplazamiento abrupto del hemidiafragma derecho.
Una radiografía de tórax anteroposterior puede mostrar cambios sutiles, como lesiones radiopacas similares a infiltrados alveolares o áreas de contusión pulmonar. Sin embargo, la reconstrucción tridimensional por tomografía computarizada (TC) sin contraste es el estándar para confirmar el diagnóstico, identificar la anatomía de la herniación y determinar la presencia de fracturas costales o signos de estrangulación que requieran intervención urgente.
En este caso, la TC permitió visualizar claramente la protrusión del parénquima pulmonar y las fracturas costales desplazadas, lo que facilitó la planificación quirúrgica.
El manejo conservador, que incluye el uso de vendajes inmovilizadores, puede considerarse en lesiones menores con síntomas leves. Sin embargo, muchos pacientes, especialmente aquellos con enfermedad pulmonar obstructiva crónica (EPOC), no toleran este enfoque.
Por otro lado, el tratamiento quirúrgico está indicado en casos con síntomas recurrentes, dolor persistente, infección de la pared torácica o incarceración. La cirugía permite corregir el defecto de la pared torácica y, en algunos casos, resecar el saco herniario y el tejido pulmonar no viable.
Este caso es relevante porque demuestra que el abordaje quirúrgico con osteosíntesis puede lograr resultados óptimos, prevenir recurrencias y aliviar completamente los síntomas. Aunque no existe un protocolo estandarizado para el tratamiento de la HPS, la combinación de técnicas abiertas y asistidas por video podría considerarse una opción viable, especialmente en casos con fracturas costales asociadas.