Las tasas de mortalidad prehospitalaria de pacientes con lesiones cerebrales por arma de fuego alcanzan el 90%.
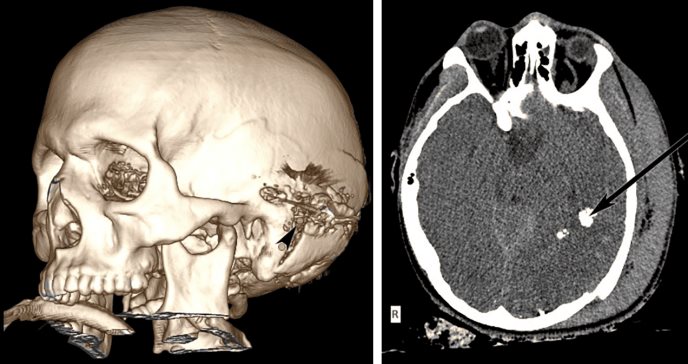
Un hombre de 29 años fue trasladado al servicio de Urgencias en estado comatoso aproximadamente 1 h después de recibir un disparo en la cabeza, cuando aún sus pupilas reaccionaban a la luz y eran de tamaño normal.
Había una herida temporal izquierda abierta con hemorragia activa, que se suturó inmediatamente. Tras el procedimiento de intubación, se realizó una tomografía computarizada (TC) urgente que reveló el punto de entrada y la trayectoria de la bala, y no se pudo identificar un punto de salida.
Posteriormente, fue sometido a una craniectomía descompresiva izquierda de urgencia, extirpación del hematoma subdural y extirpación de 2 fragmentos de bala, ya que no fue factible realizarla con los fragmentos más grandes.
Tras la cirugía, el paciente fue trasladado a la Unidad de Cuidados Intensivos (UCI) intubado, donde se le colocó un catéter intracraneal que reveló una presión intracraneal elevada de 40 mmHg. Una nueva TC mostró un extenso edema cerebral, múltiples lesiones hemorrágicas de gran tamaño en el hemisferio izquierdo e hidrocefalia obstructiva incipiente
En consecuencia, se colocaron 2 drenajes ventriculares externos en ambos ventrículos laterales. Tras la reducción de la presión intracraneal a 11 mmHg, se retiró la sedación. En la exploración neurológica, podía abrir los ojos espontáneamente y localizar estímulos dolorosos.
Al cabo de 2,5 meses, mientras estaba hospitalizado, el paciente fue sometido a una craneoplastia. Además, se practicó una gastrostomía para mejorar el estado nutricional del paciente y minimizar el riesgo de neumonía por aspiración, dado su bajo nivel de consciencia y su incapacidad para alimentarse sin ayuda.
El paciente desarrolló una hemiplejía derecha espástica (parálisis), por lo que se le colocó una bomba lumbar de baclofeno para reducir la espasticidad. Se observó una mejora adicional del estado neurológico, ya que el paciente mostraba respuestas motoras simples a estímulos verbales que no implicaban comprensión.
Al ser dado de alta, presentaba hemiplejía derecha espástica y hemiparesia facial (debilidad muscular), hemiparesia izquierda que afectaba a la mano y el pie, y hemianopsia (alteraciones visuales) derecha.
No podía ejecutar movimientos voluntarios de los músculos orofaciales y no mostraba indicios de comprender órdenes o preguntas verbales sencillas ni de reconocer letras impresas o palabras presentadas dentro de su campo visual intacto. Por lo tanto, su perfil de capacidad lingüística era coherente con una afasia global grave. Conservaba expresiones faciales espontáneas que indicaban emociones negativas o positivas.
Tras el alta hospitalaria, fue trasladado a un centro de rehabilitación para pacientes ingresados, donde permaneció durante 19 meses recibiendo fisioterapia diaria, ergoterapia y sesiones semanales de logoterapia.
Dos años después, el estado motor del paciente se mantuvo sin cambios, con ligera mejora en la motilidad oro-facial. La evaluación del lenguaje mostró dispraxia oromotora y verbal severa, y pérdida completa de la capacidad para escribir y reconocer letras y palabras. Su comprensión verbal era muy limitada, característica de la disfasia global. Mostró buena disposición para la logopedia, mejorando rápidamente en los siguientes 6 a 8 meses.
En el seguimiento de 8 meses después, persistían la hemiplejía espástica derecha y la hemiparesia izquierda. La hemiparesia orofacial era leve, con mejoras en movimientos labiales y linguales. El habla espontánea se limitaba a expresiones monosilábicas. Podía seguir órdenes de dos fases y seleccionar objetos correctamente. Reconoció números en tareas auditivo-visuales y sus expresiones faciales y emocionales estaban conservadas.
Los informes indicaban preservación de recuerdos previos a la lesión y alguna capacidad para aprender nueva información no verbal. La evaluación neurológica y cognitiva se realizó en dos visitas de seguimiento, utilizando el Boston Diagnostic Aphasia Examination y evaluaciones del procesamiento emocional. La Tabla 1 resume el proceso de recuperación.
El traumatismo craneoencefálico por arma de fuego representa un reto importante para los profesionales médicos debido a su elevada tasa de mortalidad. Las tasas de mortalidad prehospitalaria alcanzan el 90%, mientras que sólo la mitad de los que llegan vivos al hospital sobreviven.
La escala de Glasgow al ingreso se considera el factor pronóstico más importante de la supervivencia tras un traumatismo craneal penetrante, junto con el tamaño/reactividad de la pupila, la trayectoria de la bala, los hallazgos de neuroimagen en TC, el número de lóbulos afectados, la localización de la lesión y los datos demográficos.
Acceda al caso completo aquí.