La coriorretinopatía en perdigonada representa alrededor del 6-7 y 9 % de los casos de uveítis posterior.
Una mujer hispana de 62 años visitó la consulta médica debido a una pérdida gradual de visión en el ojo izquierdo, acompañada de moscas volantes y fotopsia. No tenía historial de viajes recientes ni de enfermedades sistémicas, y su revisión de los sistemas no reveló ninguna anomalía.
Durante el examen físico, se determinó que su agudeza visual corregida era de 20/25 en el ojo derecho y 20/20 en el ojo izquierdo. La presión intraocular era normal en ambos ojos. Por otra parte, en el examen con lámpara de hendidura, se observaron cambios lenticulares mínimos y cámaras anteriores profundas y tranquilas, sin ninguna otra anomalía notable.
En el ojo derecho, el fondo de ojo dilatado se encontraba dentro de los límites normales. En el ojo izquierdo, se identificaron células vítreas de grado 2+, vainas perivenulares y sutiles lesiones hipopigmentadas en la periferia media inferonasal. Sin embargo, no se observó edema macular en ninguno de los dos ojos.
Se confirma una serología HLA-A29 positiva
Los análisis revelaron que la paciente tenía una serología HLA-A29 positiva. Sin embargo, todas las pruebas adicionales realizadas, incluyendo una radiografía de tórax, una resonancia magnética cerebral con contraste, una prueba de absorción de anticuerpos treponémicos fluorescentes, una prueba de anticuerpos antinucleares, una prueba de anticuerpos citoplasmáticos antineutrófilos y una prueba de derivados proteicos purificados, arrojaron resultados negativos.
Aunque se intentaron realizar angiografías basales con fluoresceína y verde de indocianina, el procedimiento se vio interrumpido debido a un ataque de ansiedad de la paciente, lo que impidió obtener imágenes angiográficas adecuadas.
Un exhaustivo examen halla presencia de una coriorretinopatía en perdigonada unilateral
Tras un exhaustivo examen físico realizado por un reumatólogo certificado, no se encontró evidencia sistémica de enfermedad infecciosa o autoinmune. Se evaluó la presencia de una coriorretinopatía en perdigonada unilateral y se decidió tratar a la paciente con micofenolato mofetilo a una dosis de 1,5 g (vía oral, dos veces al día) y prednisona a una dosis de 60 mg (vía oral, una vez al día), lo que permitió lograr la inactividad de la enfermedad.
¿Qué es la coriorretinopatía en perdigonada?
La coriorretinopatía en perdigonada es una forma de uveítis posterior autoinmune que se caracteriza por la presencia de lesiones coroideas hipopigmentadas, de forma ovoide, cerca del disco óptico y en la periferia media inferonasal. Está fuertemente asociada al serotipo HLA-A29 y representa alrededor del 6-7,9% de los casos de uveítis posterior. Suele afectar más a mujeres de 35 a 70 años. El diagnóstico diferencial incluye enfermedades infecciosas como la sífilis y la tuberculosis.
Durante los meses siguientes, mientras continuaba tomando micofenolato mofetilo, la dosis de prednisona se redujo gradualmente. Sin embargo, durante este período, se presentó un brote de la enfermedad cuando la dosis de prednisona alcanzó los 7 mg.
Aumento de farmacología
El brote fue tratado aumentando la dosis de prednisona a 60 mg hasta que la coriorretinopatía en perdigonada de la paciente se volvió inactiva, luego se redujo a 8 mg. Sin embargo, los intentos posteriores de reducir la prednisona por debajo de 8 mg mientras continuaba el tratamiento con micofenolato mofetilo no tuvieron éxito.
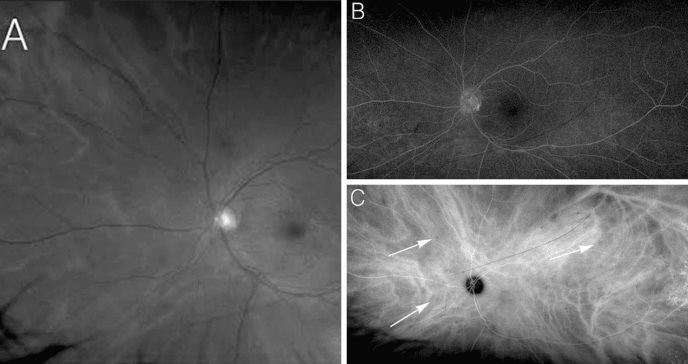
Después de 49 meses, se detectó edema macular cistoide en el ojo izquierdo al reducir la prednisona a 7 mg. Las angiografías con fluoresceína y verde de indocianina revelaron hiperfluorescencia perivascular y manchas hipocianescentes en el ojo izquierdo, siendo consistente con el diagnóstico de RSCB activa (Fig. 1A, 1B y 1C).
A pesar de ofrecerle la opción de añadir adalimumab como un segundo agente para reducir los esteroides, la paciente decidió continuar con micofenolato mofetilo 1,5 g (vía oral, dos veces al día) y prednisona 8 mg (vía oral, una vez al día) de forma crónica.
Complicaciones de la coriorretinopatía en perdigonada
La coriorretinopatía en perdigonada puede causar pérdida irreversible de la visión central debido al edema macular cistoide recurrente y disfunción retiniana autoinmune, incluso sin edema macular.
El uso de inmunosupresores sistémicos se ha asociado con una reducción del riesgo de desarrollar edema macular cistoide y con la reversión de la constricción del campo visual periférico en la coriorretinopatía en perdigonada.
En contraste, el tratamiento con corticosteroides sistémicos por sí solo no ofrece los mismos beneficios que los inmunosupresores sistémicos. Por lo tanto, es importante identificar todos los casos de BSCR, incluyendo los unilaterales, para proporcionar el tratamiento adecuado.
Acceda al estudio aquí.