La paciente presentaba múltiples factores de riesgo incluyendo uso de anticonceptivos orales y trombofilia hereditaria.
Una paciente de aproximadamente 30 años acudió al servicio de urgencias refiriendo dolor abdominal en el cuadrante inferior izquierdo con dos semanas de evolución.
El dolor había aumentado progresivamente hasta alcanzar una intensidad de 7/10 en la escala numérica, con irradiación hacia el flanco ipsilateral. Durante la exploración física se identificó sensibilidad leve y una estructura cordonal palpable en la región afectada.
Los antecedentes revelaron tres embarazos previos sin complicaciones y uso actual de anticonceptivos orales combinados de estrógeno. No se identificaron otros factores de riesgo tradicionales para enfermedad tromboembólica venosa.
El análisis de orina mostró hematuria microscópica aislada, sin evidencia de patología urológica o ginecológica asociada. La prueba de embarazo resultó negativa. En el hemograma destacaba únicamente elevación de la proteína C reactiva (1.69 mg/dl), mientras que el resto de parámetros permanecían dentro de límites normales.
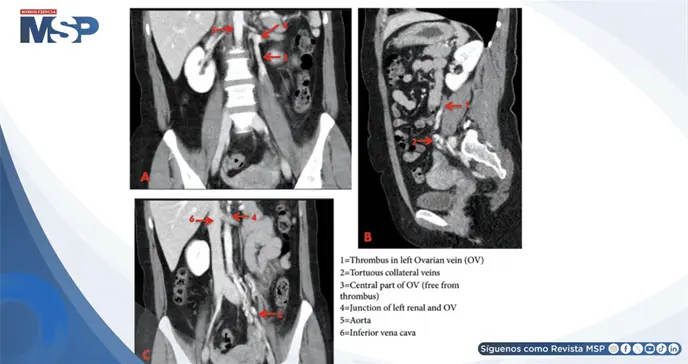
Ante la falta de hallazgos concluyentes en la ecografía y radiografía simple de abdomen, se realizó tomografía computarizada abdominal con contraste intravenoso. Las imágenes revelaron trombosis de la vena ovárica izquierda con venas anexiales dilatadas y tortuosas. El trombo se extendía centralmente, aunque la confluencia con la vena renal izquierda permanecía completamente permeable.
El estudio de trombofilia demostró resistencia a la proteína C activada y mutación heterocigota del Factor V Leiden junto con la mutación del Factor II-20210A. La prueba PCR para COVID-19 resultó negativa.
La paciente fue hospitalizada para vigilancia y control analgésico. Se inició anticoagulación con enoxaparina subcutánea a dosis de 1 mg/kg dos veces al día, complementada con metamizol intravenoso (1 gramo cada 8 horas) para el manejo del dolor.
Se suspendieron inmediatamente los anticonceptivos orales de estrógeno y se recomendó transición a métodos alternativos de anticoncepción, dado que no tenía planes de futuros embarazos.
La evolución intrahospitalaria fue favorable, permitiendo el alta al día siguiente con transición a apixabán oral: 10 mg dos veces al día durante la primera semana, seguido de reducción a 5 mg dos veces al día.
A los seis meses de seguimiento, la paciente permanecía asintomática y se consideró innecesaria una nueva tomografía de control venoso. Se indicó continuar anticoagulación por cuatro semanas adicionales, y el uroanálisis de control no mostró alteraciones.
La trombosis venosa ovárica representa una forma poco común de enfermedad tromboembólica, con predominio en el lado derecho en el 70-80% de los casos.
Esta paciente presentó la tríada clásica que debe alertar al clínico: mujer joven, dolor en cuadrante inferior abdominal y hematuria microscópica.
El caso ilustra, según Abhay Setia et al., la importancia de identificar múltiples factores de riesgo coexistentes. Si bien el embarazo y el puerperio constituyen los factores predisponentes más frecuentes, la terapia hormonal con estrógenos y las trombofilias hereditarias también desempeñan un papel significativo.
En esta paciente convergieron el uso de anticonceptivos orales, tabaquismo y trombofilia genética documentada, creando un estado de hipercoagulabilidad que facilitó el evento trombótico.
La tomografía computarizada con contraste demostró ser la modalidad diagnóstica de elección, ofreciendo sensibilidad y especificidad cercanas al 100%. Los hallazgos típicos incluyen defectos de llenado en la vena ovárica con dilatación o tortuosidad de las venas colaterales, precisamente lo observado en este caso.