El paciente tiene un historial de craneotomía por glioblastoma grado IV, lo que puede predisponer a complicaciones trombóticas debido a la cirugía y el estado de salud general.
Paciente masculino de 47 años, con antecedentes de craneotomía debido a un glioblastoma grado IV localizado en la zona frontal del cerebro, quien acude al servicio de urgencias 10 días después de la intervención quirúrgica. El paciente presenta aumento del diámetro de la extremidad inferior izquierda sin disnea ni otros síntomas respiratorios.
A la exploración física, se identifica dolor en la pantorrilla izquierda con signo de Homans positivo, sin alteraciones circulatorias ni cambios de temperatura o coloración en la extremidad afectada.
En la analítica de sangre se observan leucocitosis (13,700/mm3), neutrofilia (12,200/mm3) y niveles elevados de dímero D (5,975 ng/mL). La ecografía Doppler revela trombosis en la articulación tibiofibular proximal y ocupación completa de la vena poplítea izquierda. No se observan alteraciones en las venas femoral superficial, común, ni en la vena safena.
El paciente es hospitalizado y se inicia tratamiento anticoagulante con enoxaparina a dosis de 1.5 mg/kg (100 mg/24 horas subcutánea). También se realiza una prueba de coagulación, descartando aumento del factor VIII y niveles disminuidos de antitrombina III.
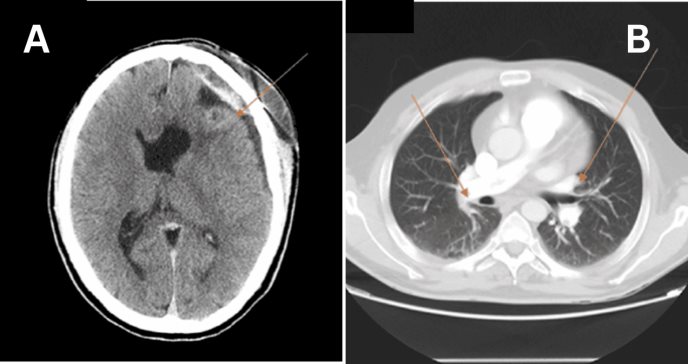
Un día después del ingreso, el paciente presenta cefalea, por lo que se realiza una tomografía axial computarizada (TAC) cerebral que muestra un hematoma agudo extraaxial en la convexidad del lóbulo frontal izquierdo, junto con un foco de hemorragia intraparenquimatosa aguda en la zona de la craneotomía.
Al cuarto día de hospitalización, debido al riesgo de hemorragia, se suspenden los anticoagulantes y se implanta un filtro de vena cava inferior (FIVC) a través de la arteria femoral izquierda. Seis días después, debido a la evolución satisfactoria, el paciente es dado de alta sin tratamiento anticoagulante.
Dos días después del alta, el paciente ingresa nuevamente por dolor torácico aumentado con el esfuerzo físico. La exploración revela presión arterial de 123/86 mmHg, frecuencia cardíaca de 84 lpm y saturación de oxígeno del 95%.
Los análisis de sangre muestran leucocitosis (16,600/mm3), neutrofilia (14,500/mm3) y niveles elevados de dímero D (14,236 ng/mL). Un TAC de abdomen y tórax confirma la presencia de una embolia pulmonar bilateral con trombos extenso en ambas arterias pulmonares principales. Además, se observa trombosis en la vena cava inferior y en la vena yuxtarrenal, por encima del filtro.
Debido al antecedente de hemorragia intraparenquimatosa, el paciente es hospitalizado nuevamente y se le informa sobre el riesgo de iniciar tratamiento anticoagulante. Se inicia tratamiento con acenocumarol a 4 mg diarios, debido a su reversibilidad más rápida y control estricto de los niveles de anticoagulación.
Cinco días después, un nuevo TAC muestra que la hemorragia no ha aumentado, por lo que se modifica el tratamiento anticoagulante a enoxaparina subcutánea (1.5 mg/kg) de forma indefinida. Debido al alto riesgo quirúrgico, no se retira el FIVC.
Tras una estancia hospitalaria de 12 días, el paciente es dado de alta con seguimiento en consultas externas de neumología, neurología y cirugía vascular. La evolución del paciente es adecuada, sin nuevas complicaciones significativas.
La embolia pulmonar (EP) es una de las complicaciones más importantes de la trombosis venosa profunda (TVP). En este caso, los autores (Esteban-Zubero et al) relatan que el paciente desarrolló EP a pesar de tener un FIVC implantado, lo que resalta la posibilidad de que estos filtros no siempre previenen la EP. Algunos estudios sugieren que el uso de FIVC puede reducir la incidencia de embolia pulmonar sin aumentar la mortalidad o el riesgo de hemorragias mayores, pero los resultados no son concluyentes.
La indicación de implantar un FIVC se limita a pacientes con TVP y contraindicaciones absolutas para anticoagulantes o aquellos con resultados inadecuados tras tratamiento anticoagulante. Sin embargo, deben considerarse las complicaciones asociadas a los filtros, como la trombosis del filtro y el desarrollo de EP, como se observó en este caso.