A pesar del uso de tecnologías sofisticadas como la PET/TC y la endoscopia, el diagnóstico definitivo no fue evidente hasta después de la cirugía.
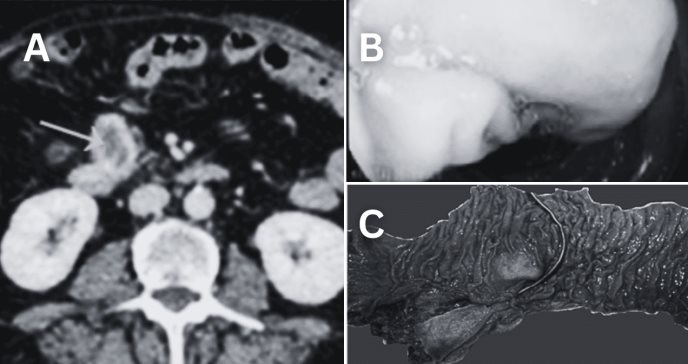
La literatura presenta el caso de una mujer de 58 años con antecedentes de hipertensión arterial, hipotiroidismo y asma bronquial no tratada. Su historia quirúrgica incluye una cesárea en 1991 y una colecistectomía abierta en 2006. En agosto de 2020, ingresó al hospital por un mes de evolución de dolor abdominal, diarrea persistente y vómitos.
Al ingreso, los signos vitales mostraron hipertensión (166/96 mmHg) y taquicardia (112 lpm). Se evidenciaron signos de deshidratación leve y dolor abdominal difuso sin irritación peritoneal. Una tomografía computarizada (TC) con contraste reveló una masa redonda, hipodensa, de 34x35x32 mm en la segunda porción del duodeno, con bordes irregulares y sin signos de metástasis ni compromiso linfático. Estos hallazgos orientaron al diagnóstico de un posible tumor neuroendocrino gastrointestinal.
La paciente fue dada de alta con el diagnóstico presuntivo de tumor duodenal, solicitándose estudios adicionales y seguimiento ambulatorio por los servicios de medicina interna y cirugía.
Treinta días después, se realizó una endoscopia digestiva alta que mostró una lesión subepitelial adyacente a la ampolla de Vater. La biopsia obtenida durante el procedimiento reveló cambios inflamatorios reactivos sin evidencia de malignidad. Simultáneamente, se efectuó una colonoscopia cuyos resultados fueron normales.
Dos meses tras la visita inicial, una tomografía por emisión de positrones/tomografía computarizada con Ga 68 DOTATATE (68Ga-DOTATATE PET/TC) identificó una lesión sólida, hipervascular y exofítica de 3x7x3,7 cm en la segunda porción del duodeno, con un valor máximo de captación estandarizada (SUVmax) de 8,66. No se observaron metástasis a distancia, lo que reforzó la sospecha de un tumor neuroendocrino bien diferenciado.
Cinco meses después, la paciente presentó síntomas compatibles con síndrome carcinoide, incluyendo sudoración, taquicardia, palpitaciones, dolor torácico, piel enrojecida y diarrea persistente (hasta cinco episodios diarios). Se inició tratamiento con análogos de la somatostatina (sandostatina LAR 20 mg cada 28 días) para el control de los síntomas.
Durante una junta médica, el equipo de cirugía biliopancreática recomendó una pancreaticoduodenectomía cefálica como tratamiento definitivo. En agosto de 2021, se realizó la intervención, seguida de reconstrucción por pancreatoyeyunostomía utilizando la técnica de Blumgart. Durante la cirugía, se identificó un páncreas blando y un conducto pancreático delgado.
La paciente desarrolló una fístula pancreática tipo B, que requirió drenaje percutáneo, nutrición parenteral total y manejo con octreotida subcutánea (0,1 mg cada 8 horas) durante 10 días. Fue dada de alta 28 días después del procedimiento quirúrgico.
Resultados histopatológicos
El análisis definitivo de la pieza quirúrgica confirmó la presencia de un tumor del estroma gastrointestinal (GIST) de bajo riesgo de malignidad, localizado en el duodeno. La inmunohistoquímica mostró positividad para DOG1 y CD117, con un índice mitótico <1/50 campos de alta potencia (HPF). Los márgenes quirúrgicos fueron negativos.
Seguimiento y resultados a largo plazo
Durante el año siguiente, la paciente fue monitoreada por los servicios de cirugía biliopancreática y endocrinología. No presentó recidivas ni complicaciones, manteniéndose en buen estado general en cada control.
Los GI-NET y los GIST duodenales son entidades poco comunes que requieren un alto nivel de sospecha clínica. En este caso, los autores (Losada-Morales) resaltan que los síntomas iniciales inespecíficos retrasaron el diagnóstico definitivo. Las herramientas avanzadas, como la PET/TC con Ga 68 DOTATATE, desempeñaron un papel crucial en la caracterización del tumor, mientras que la biopsia y la inmunohistoquímica confirmaron la naturaleza benigna del GIST.
El tratamiento quirúrgico, combinado con análogos de la somatostatina para controlar el síndrome carcinoide, demostró ser efectivo y permitió un desenlace favorable. La importancia del manejo multidisciplinario y la monitorización regular resultaron esenciales para asegurar la recuperación y prevenir complicaciones.
Los tumores neuroendocrinos gastrointestinales (GI-NET) y los tumores del estroma gastrointestinal (GIST) duodenales son neoplasias poco comunes con presentaciones clínicas diversas, lo que a menudo retrasa su diagnóstico y manejo. Este caso ilustra un enfoque multidisciplinario para tratar una paciente con un GI-NET asociado a un GIST duodenal, resaltando los desafíos diagnósticos y terapéuticos.
Este caso resalta la complejidad del diagnóstico y tratamiento de los GI-NET y GIST duodenales, subrayando la relevancia de un enfoque integral que combine intervenciones quirúrgicas, terapia médica y seguimiento a largo plazo.