La enfermedad avanzó de forma silenciosa durante años, manifestándose únicamente con cambios de personalidad, deterioro cognitivo e incontinencia, lo que llevó a un diagnóstico tardío.
Un paciente masculino de 40 años ingresó en el hospital con un cuadro clínico que incluía amnesia, nerviosismo, cambios de personalidad, actitudes hostiles, comportamientos agresivos, alucinaciones e ilusiones, con una evolución de aproximadamente un año.
Sin embargo, al profundizar en su historia clínica se descubrió que los síntomas en realidad habían comenzado tres años antes, manifestándose inicialmente como falta de voluntad para moverse y pérdida de apetito.
En aquel momento, fue evaluado por un psiquiatra quien le recetó medicamentos antipsicóticos, pero sin obtener ningún beneficio terapéutico. Durante el año siguiente, su condición empeoró progresivamente con la aparición de incontinencia urinaria y fecal, así como trastornos del habla.
Su historial médico y familiar no presentaba antecedentes destacables que pudieran explicar este cuadro.
Al realizar el examen físico, los médicos detectaron heridas necróticas que no cicatrizaban y se encontraban profundamente asentadas en la rodilla izquierda y en el dedo gordo del pie derecho. En cuanto a la evaluación neurológica, el paciente mostraba una cooperación deficiente y se encontraba desorientado tanto en el espacio como en el tiempo.
Presentaba disartria, es decir, dificultad para articular palabras, y su capacidad de comprensión estaba restringida únicamente a órdenes simples. Al examinar los pares craneales, se observó que la pupila derecha medía 2 milímetros mientras que la izquierda alcanzaba los 3 milímetros, con una disminución bilateral de los reflejos a la luz.
El paciente presentaba además bradicinesia bilateral, que es la lentitud para ejecutar movimientos voluntarios, aunque su prueba de Romberg resultó negativa, lo que indica que no había problemas de equilibrio con los ojos cerrados.
Los análisis de sangre arrojaron resultados dentro de los límites normales, incluyendo hemograma completo, pruebas de función hepática, renal y tiroidea, glucemia en ayunas, electrolitos, velocidad de sedimentación globular y proteína C reactiva. Los marcadores de vasculitis también fueron negativos.
No obstante, al realizar las pruebas serológicas específicas, se encontró que el ensayo de hemaglutinación de Treponema Pallidum resultó positivo a una dilución de 1/2560, mientras que las pruebas de Venereal Diseases Research Laboratories y Rapid Plasma Reagin también arrojaron resultados positivos, lo que indicaba la presencia de sífilis.
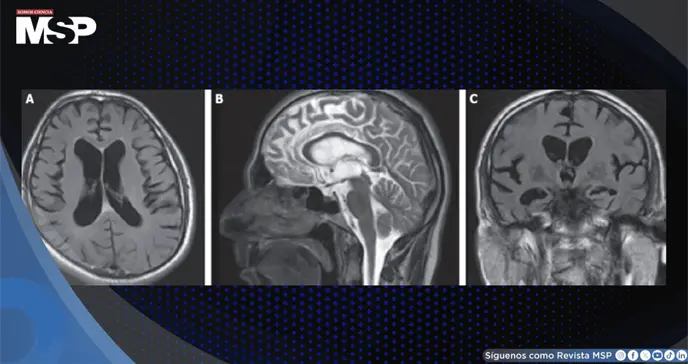
Las imágenes de resonancia magnética craneal revelaron atrofia cerebral y cerebelosa global, así como secuelas de traumatismo en la sustancia blanca subcortical del lóbulo parietal derecho, sin evidencia de realce con contraste. Ante estos hallazgos, se decidió realizar una punción lumbar para analizar el líquido cefalorraquídeo.
Los resultados mostraron glucosa de 67 miligramos por decilitro, proteína de 36 miligramos por decilitro, prueba de Pandy positiva y leucocitos de 3 por milímetro cúbico. En el examen serológico del líquido cefalorraquídeo, la absorción de anticuerpos treponémicos fluorescentes resultó positiva a 1/2, el VDRL a 1/2 y el TPHA a diluciones de 1/10240, confirmando así el diagnóstico.
Con todos estos elementos, el paciente fue diagnosticado con neurosífilis. Después de consultar con el departamento de enfermedades infecciosas, se inició tratamiento con penicilina G cristalizada por vía intravenosa a dosis de 24 millones de unidades diarias durante 21 días. Adicionalmente, fue evaluado por el departamento de psiquiatría debido a los trastornos de conducta y la agitación que presentaba.
Los psiquiatras diagnosticaron un síndrome cerebral orgánico y ofrecieron terapia con risperidona a dosis de 3 miligramos diarios, haloperidol a 10 miligramos diarios y carbamazepina a 800 miligramos diarios.
Se realizaron pruebas de control del líquido cefalorraquídeo seis meses después del tratamiento, las cuales mostraron positividad de TPHA a dilución de 1/64 y positividad de VDRL y RPR con valor de 27.54 s/co. Lamentablemente, durante el seguimiento no se observó ninguna mejoría en sus síntomas psiquiátricos, funciones cognitivas, ni en la incontinencia urinaria y fecal que presentaba.
La neurosífilis ha sido una entidad clínica poco frecuente en las últimas décadas, pero puede manifestarse a través de casi todos los trastornos psiquiátricos conocidos, incluyendo demencia, cambios de personalidad, manía, depresión, psicosis y delirio.
En el caso de este paciente, las manifestaciones psiquiátricas comenzaron con introversión, seguidas de un deterioro cognitivo que empeoró gradualmente, junto con síntomas psicóticos, disartria e incontinencia urinaria y fecal.
Resulta particularmente relevante que su historial médico no revelara ninguna queja clínica ni dermatológica característica de las etapas primaria y secundaria de la sífilis, lo que permitió que la enfermedad progresara silenciosamente.
Tampoco había signos de abuso de sustancias en su historial. Los resultados normales en los análisis de sangre y la serología negativa para hepatitis y VIH descartaron causas metabólicas e infecciosas de demencia. Fueron las pruebas serológicas positivas en suero y líquido cefalorraquídeo para sífilis las que permitieron llegar al diagnóstico correcto, siendo compatibles con paresia general, una de las formas de neurosífilis.
La sífilis terciaria puede presentarse como una forma de demencia progresiva denominada paresia general, neurosífilis parética o demencia paralítica. Generalmente se desarrolla entre 10 y 25 años después del inicio de la infección.
El examen neurológico puede ser normal o puede revelar algunos hallazgos patológicos como disartria, defectos pupilares de Argyl Robertson, hipotonía, temblor intencional y anomalías en los reflejos.
Según los autores (Toptan T, Ozdilek B, Kenangil G, Ulker M, Domac FM), la respuesta al tratamiento se obtiene con menor frecuencia en pacientes con paresia general en comparación con aquellos que presentan meningitis y sífilis meningovascular.
Esto se debe a que en la paresia general se observa daño neuronal irreversible, mientras que las otras formas reflejan tipos de inflamación del sistema nervioso central que pueden ser reversibles con el tratamiento adecuado.
Este caso nos recuerda la importancia de considerar que la sífilis en etapas tempranas puede pasar desapercibida, no tratarse adecuadamente y provocar manifestaciones irreversibles, especialmente en países en desarrollo donde el acceso al diagnóstico y tratamiento oportunos puede ser limitado.
La neurosífilis, aunque poco frecuente, debe permanecer en el diagnóstico diferencial de los trastornos psiquiátricos y neurológicos de evolución progresiva, incluso en pacientes jóvenes sin antecedentes clínicos evidentes de sífilis primaria o secundaria.