Los médicos encontraron casi un litro de pus alrededor del corazón, confirmando una pericarditis purulenta que evolucionó a una forma constrictiva, impidiendo al corazón latir con normalidad.
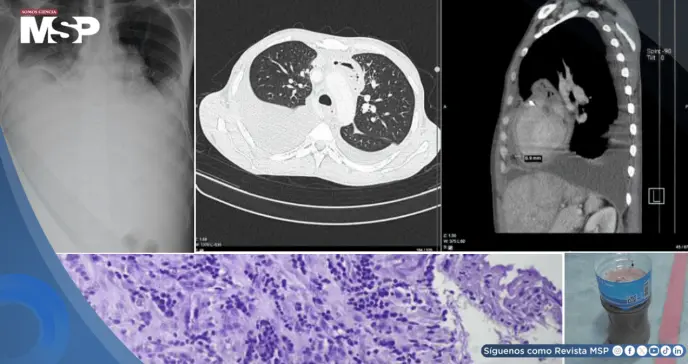
Un hombre de 31 años, previamente sano y sin diagnóstico de VIH, llegó al hospital con un cuadro de dos semanas de evolución que incluía dificultad para respirar, tos seca, fiebre baja y una hinchazón progresiva en sus piernas.
Los síntomas habían comenzado apenas dos semanas después de que le drenaran un absceso dental. Al ser examinado, los médicos encontraron signos alarmantes de que su cuerpo estaba reteniendo líquido: los pulmones no sonaban claros, las venas de su cuello estaban distendidas y presentaba un edema significativo en las extremidades.
Inicialmente, sus síntomas hicieron pensar a los médicos en una neumonía combinada con una insuficiencia cardíaca. Las radiografías confirmaron la presencia de una gran cantidad de líquido en ambos pulmones.
Fue tratado con diuréticos para eliminar el exceso de líquido y antibióticos de amplio espectro, mostrando cierta mejoría. Sin embargo, unos días después de su ingreso, su condición empeoró drásticamente.
Los médicos descubrieron que el problema no solo estaba en sus pulmones, sino también en el corazón: un ecocardiograma reveló que este órgano estaba siendo comprimido por una acumulación de líquido en el pericardio, la membrana que lo recubre. Esta condición, conocida como taponamiento cardíaco, es una emergencia.
De inmediato, se realizó una pericardiocentesis, un procedimiento para drenar el líquido que oprimía al corazón. Para sorpresa de los médicos, se extrajeron 950 mililitros de pus, lo que confirmó que el paciente sufría de una pericarditis purulenta, una infección grave en el saco pericárdico.

Frasco lleno de pus extraído tras la pericardiocentesis.
A pesar de que los análisis específicos del pus (como cultivos y la prueba GeneXpert) no lograron identificar la bacteria responsable, el nivel extremadamente bajo de glucosa en el líquido era un indicio claro de infección.
Dada la alta incidencia de tuberculosis en la región, se inició un tratamiento empírico con un cóctel de antibióticos específicos para esta enfermedad (rifampicina, isoniazida, pirazinamida y etambutol), junto con corticoesteroides para reducir la inflamación.
Aunque el drenaje del pus alivió la presión inmediata, la infección había causado un daño mayor. El pericardio se había engrosado y endurecido, transformándose en una coraza rígida que impedía al corazón latir con normalidad.
Esta condición, llamada pericarditis constrictiva, requería una intervención quirúrgica definitiva: una pericardiectomía. Durante la cirugía, los cirujanos encontraron exactamente eso: un pericardio fibrótico y grueso que envolvía el corazón, el cual fue extirpado.
Aunque el procedimiento se completó con éxito, el paciente, lamentablemente, falleció aproximadamente una hora después debido a complicaciones relacionadas con la anestesia.
Según los autores (Proches, V. et al) el análisis final del tejido pericárdico mostró una inflamación crónica consistente con una infección, pero, una vez más, no se visualizaron los bacilos de la tuberculosis bajo el microscopio.
A pesar de la falta de confirmación microbiológica, la respuesta positiva al tratamiento antituberculoso y las características clínicas del caso llevaron al diagnóstico final de pericarditis tuberculosa.
Este caso deja ver la rapidez con la que una infección aparentemente localizada, como un absceso dental, puede diseminarse y causar una afección cardíaca potencialmente mortal. Los expertos concluyen que es crucial realizar un examen físico exhaustivo en pacientes con acumulación de líquido en los pulmones para descartar de manera proactiva un compromiso cardíaco.
Además, en regiones donde la tuberculosis es común, se recomienda iniciar el tratamiento de manera empírica, incluso sin una prueba confirmatoria, ya que el tiempo es un factor crítico para salvar vidas en estos escenarios clínicos tan complejos.