El amoníaco elevado cruzó al cerebro, generó edema cerebral progresivo y signos de hernia inminente, demostrando que la encefalopatía hiperamonémica puede evolucionar rápidamente a una emergencia neurológica fatal.
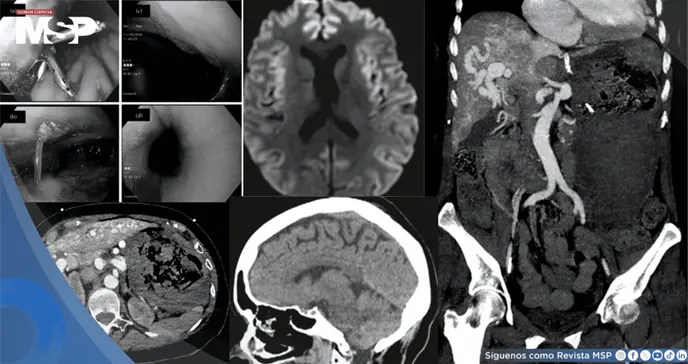
Una mujer de 64 años con un diagnóstico de 40 años de Telangiectasia Hemorrágica Hereditaria (HHT), una enfermedad genética que causa malformaciones en los vasos sanguíneos, se presentó en urgencias.
Su condición se había complicado a lo largo de su vida con hemorragias nasales refractarias, sangrados gástricos recurrentes, hipertensión pulmonar y, de manera crítica, malformaciones arteriovenosas (MAV) en el hígado.
Estas MAV hepáticas ya le habían causado hiperamonemia (exceso de amonio en sangre) y episodios de encefalopatía hepática, una disfunción cerebral relacionada con el hígado. Su tratamiento de mantenimiento incluía talidomida y lactulosa para controlar la encefalopatía.
La paciente llegó a urgencias tras 24 horas de diarrea y, de manera aguda, con vómitos de sangre fresca en gran volumen (hematemesis). Se encontraba en estado de shock: hipotensa, taquicárdica y con palidez extrema. El examen reveló un abdomen distendido y doloroso, con sangre visible en las heces (melena y hematoquecia).
Los análisis confirmaron la gravedad: una hemoglobina de solo 5.0 g/dL (anemia severa por sangrado activo), plaquetas bajas y signos de coagulopatía. Un hallazgo crucial fue un nivel de amoníaco en sangre de 120 µmol/L, ya elevado.
Fue intubada para proteger su vía aérea y trasladada a la Unidad de Cuidados Intensivos (UCI), donde recibió transfusión masiva de glóbulos rojos, plaquetas y plasma para reponer la sangre perdida.
Una endoscopia urgente mostró un estómago lleno de sangre y úlceras, aunque sin un punto de sangrado activo identificable. Una angiografía por tomografía computarizada reveló las extensas malformaciones arteriovenosas en su hígado, que creaban una derivación o "shunt" anormal de la sangre, pero tampoco localizó la fuente exacta del sangrado agudo.
A las 24 horas en UCI, su estado neurológico se deterioró dramáticamente. Presentó una crisis hipertensiva, bradicardia y alteración profunda de la conciencia: mirada desviada, respuesta mínima a estímulos y signos neurológicos anormales (clonus, Babinski positivo).
Aunque una tomografía computarizada inicial del cerebro fue normal, una resonancia magnética posterior sugirió una lesión cerebral difusa por falta de oxígeno.
El nivel de amoníaco, lejos de mejorar, se disparó a 259 µmol/L a pesar del tratamiento agresivo con lactulosa y rifaximina. Una nueva tomografía mostró entonces edema cerebral difuso (hinchazón del cerebro).
Aunque se inició tratamiento con suero hipertónico para reducir la presión intracraneal, las imágenes seriadas mostraron un empeoramiento progresivo del edema con signos de hernia transtentorial inminente, una emergencia neurológica en la que el cerebro, presionado, comienza a desplazarse hacia la base del cráneo, lo que suele ser fatal.
Frente al fracaso de los tratamientos convencionales, el equipo médico implementó terapias de rescate. Se inició terapia de reemplazo renal (diálisis) específicamente para filtrar el amoníaco de la sangre, con éxito limitado.
El giro decisivo llegó con una terapia combinada de benzoato de sodio, fenilacetato de sodio y L-arginina, un cóctel de medicamentos que proporciona vías alternativas para eliminar el nitrógeno/amoniaco del cuerpo. Esta combinación logró reducir finalmente los niveles de amoníaco a un mínimo de 31 µmol/L, un valor casi normal.
Paralelamente, el sangrado digestivo continuó, desencadenando una coagulación intravascular diseminada (una condición en la que se forman coágulos en todo el cuerpo agotando los factores de coagulación). La paciente requirió soporte transfusional continuo durante una semana hasta que el sangrado cedió.
Aunque el amoníaco se normalizó y el edema cerebral mejoró en las imágenes, el daño neurológico fue catastrófico e irreversible. La paciente permaneció en un estado vegetativo persistente y finalmente fue trasladada a cuidados paliativos.
Este caso subraya las graves consecuencias neurológicas de un sangrado digestivo incontrolable en un paciente con HHT y MAV hepáticas. Normalmente, el hígado convierte el amoníaco (producido en gran cantidad cuando se digiere sangre en el intestino) en urea inofensiva.
Sin embargo, las malformaciones en el hígado de la paciente creaban un "cortocircuito" portosistémico que desviaba la sangre, impidiendo esta desintoxicación.
El amoníaco cruzó la barrera hematoencefálica y en el cerebro se convirtió en glutamina dentro de las células llamadas astrocitos.
Esta acumulación provocó una entrada osmótica de agua, causando el edema cerebral masivo que llevó a la hernia inminente. Este caso es, según Charisma Mylavarapu et al., el primero reportado de hernia cerebral inducida por hiperamonemia en un paciente con HHT.
El manejo requirió un abordaje agresivo y multicapa: control del sangrado, soporte vital, reducción del amoníaco con terapias farmacológicas avanzadas (benzoato/fenilacetato/L-arginina) y medidas para controlar la presión intracraneal.
A pesar de estos esfuerzos, el resultado destaca la vulnerabilidad extrema del cerebro ante la tormenta metabólica desatada por la combinación de una enfermedad vascular rara y una hemorragia masiva.