El diagnóstico correcto se estableció al cumplir los Criterios de Whipple y confirmarse un hiperinsulinismo endógeno mediante una prueba de ayuno y estudios de imagen que localizaron un tumor neuroendocrino en el páncreas.
Una mujer de 26 años, con antecedentes médicos de esquizofrenia y epilepsia, fue llevada a una clínica local por vecinos tras sufrir un episodio de pérdida del conocimiento. Al ingreso, se documentó una glucemia aleatoria críticamente baja de 1.1 mmol/L, muy por debajo del rango normal. La hipoglucemia se corrigió con una infusión de dextrosa, tras lo cual la paciente recuperó la conciencia.
Sin embargo, aproximadamente 8 horas después, presentó un nuevo episodio de hipoglucemia con alteración del estado de conciencia, lo que motivó su traslado a un hospital de referencia.
En el servicio de urgencias, presentó alucinaciones visuales y auditivas, junto con comportamientos inapropiados, en el contexto de otra glucemia baja (1.8 mmol/L). La administración de dextrosa permitió nuevamente la resolución de todos los síntomas.
La paciente tenía un historial de 3 años con episodios recurrentes de pérdida de conocimiento, confusión, convulsiones y conducta extraña. Estos síntomas, que se iniciaban típicamente en periodos de ayuno como las mañanas y se resolvían al ingerir alimentos, habían llevado a los diagnósticos previos de epilepsia y esquizofrenia.
Recibía tratamiento con antiepilépticos y antipsicóticos, pero con una mejoría mínima. Un dato adicional clave era la presencia de polifagia (aumento excesivo del apetito) y una ganancia de peso significativa, alcanzando un IMC de 32.0 kg/m².
La sospecha clínica se orientó hacia un insulinoma, un tumor pancreático productor de insulina, al cumplirse los Criterios de Whipple: síntomas de hipoglucemia, glucemia baja documentada y alivio de los síntomas al administrar glucosa.
Para confirmarlo, se realizó una prueba de ayuno de 24 horas, que reveló resultados concluyentes: una glucemia de 1.8 mmol/L con niveles marcadamente elevados de insulina y péptido C, confirmando un estado de hiperinsulinismo endógeno.
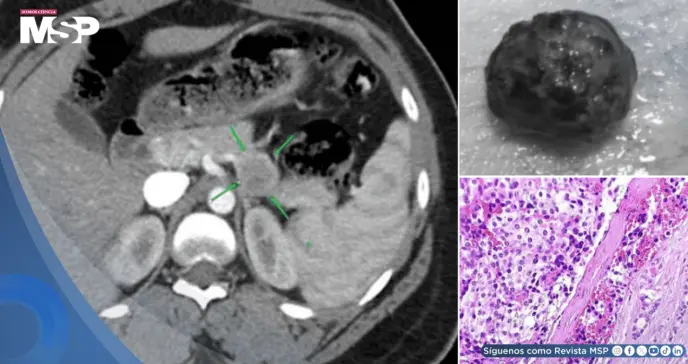
Para localizar la lesión, se realizó inicialmente una tomografía computarizada (TC) que identificó un tumor bien delimitado de 2.5 cm en la región cuerpo-cola del páncreas. Este hallazgo se corroboró con una ecografía endoscópica, y una citología por aspiración con aguja fina confirmó las características de un tumor neuroendocrino.
Manejo terapéutico y resolución quirúrgica
El tratamiento definitivo fue la cirugía. Se realizó una laparotomía con enucleación del tumor, un procedimiento que preserva el tejido pancreático sano. Debido a la falta de disponibilidad de diazóxido, un fármaco para controlar la hipoglucemia preoperatoria, se mantuvo a la paciente con una infusión continua de glucosa. El postoperatorio transcurrió sin complicaciones, con un monitoreo intensivo inicial.
El análisis patológico del tumor resecado diagnosticó un tumor neuroendocrino bien diferenciado (Grado 1 de la OMS), de carácter benigno. Tras la cirugía, la paciente experimentó una resolución completa de todos sus síntomas.
Como consecuencia directa del tratamiento exitoso, se logró la retirada progresiva y sin incidencias de toda la medicación para la epilepsia y la esquizofrenia. Además, inició un programa para la pérdida de peso. En el seguimiento, tanto la paciente como su entorno reportaron una mejoría dramática en su funcionalidad y calidad de vida.
Los autores (Pueya Rashid Nashidengo et al.) mencionan que es importante considerar el insulinoma en el diagnóstico diferencial de pacientes que presentan síntomas neuropsiquiátricos recurrentes o convulsiones, especialmente si estos se relacionan con el ayuno y se alivian con la comida.
El retraso en el diagnóstico correcto, que en este caso fue de tres años, puede llevar a tratamientos innecesarios y a un deterioro significativo de la vida del paciente.
Afortunadamente, una vez identificado y tratado quirúrgicamente, el pronóstico para los insulinomas benignos es excelente, con la posibilidad de una recuperación completa y la normalización de la vida del paciente.