La causa principal de esta condición, es la mutación del ADN, que se agrava por la exposición a mutágenos químicos, físicos o microbianos.
Una paciente de 32 años acudió al Departamento de Odontología del hospital,con una queja primaria de un mes de molestias e hinchazón en la zona posterior inferior izquierda de la mandíbula. El dolor era intenso, continuo y se agravaba con la masticación y el habla.
La paciente masticaba tabaco de seis a siete veces al día durante los últimos ocho años. Su cara era asimétrica durante la evaluación extraoral, con una inflamación extensa en el lado izquierdo (3 cm de diámetro), que se extendía superoinferiormente (S/I) desde la región infraorbitaria hasta el borde inferior de la mandíbula y anteroposteriormente (A/P) desde la comisura izquierda de la boca hasta el ángulo de la mandíbula.
Todos los hallazgos se confirmaron a la palpación; la tumefacción era febril, blanda y sensible. Los ganglios linfáticos submandibulares derecho e izquierdo y los ganglios linfáticos submentonianos eran sensibles y móviles.
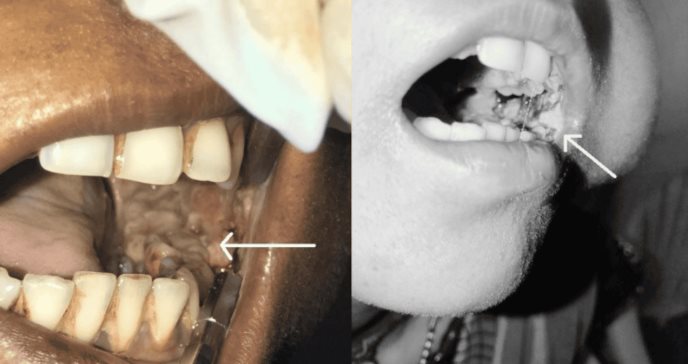
En la mucosa bucal izquierda se observaba un crecimiento ulceroproliferativo de color rosa rojizo de 2 cm de tamaño, que se extendía A/P desde mesial del diente 36 hasta distal del diente 37 y S/I desde la línea de oclusión de los molares inferiores hasta el vestíbulo inferior.
La forma de la lesión era irregular, y los bordes estaban elevados. La lesión no era raspable, era blanda y sensible, y también se observó hemorragia espontánea. Había pigmentación melánica generalizada, eritema y blanqueamiento en la mucosa bucal derecha e izquierda y en el paladar duro.
Además, era evidente una mancha blanquecina en la mucosa bucal derecha, que se extendía A/P desde la comisura derecha de la boca hasta mesial de los dientes 14 y 44, y S/I desde el vestíbulo superior hasta el vestíbulo inferior.
Un ortopantomograma (OPG) reveló pérdida ósea horizontal con los dientes 34, 35, 36, 37, 46 y 47, indicativa de (S/O) periodontitis moderada. Se observó pérdida ósea vertical en los dientes 45, 42, 41, 31 y 32, indicativa de periodontitis grave.
A través de los exámenes de sangre posteriores, se descartó hepatitis B y VIH como posibles causantes. Por lo tanto, bajo anestesia local, se realizó una biopsia incisional y se llevó a cabo un análisis histopatológico.
Tras diagnosticar a la paciente con carcinoma de células escamosas en la mucosa bucal izquierda, se le proporcionó un tratamiento inicial que incluyó antibióticos, analgésicos y otros medicamentos, además de ser remitida a un instituto oncológico para un seguimiento especializado.
Sin embargo, experimentó una recurrencia con síntomas graves, como hinchazón significativa y malestar en la región posterior inferior de la mandíbula. A pesar de los esfuerzos médicos adicionales, que incluyeron tratamientos en el consultorio y una nueva derivación al Instituto Nacional del Cáncer, la paciente decidió interrumpir su seguimiento.
Lamentablemente, esta decisión resultó en una progresión desfavorable de la enfermedad que condujo a su fallecimiento.
Se cree que el principal factor de riesgo del OSCC es el consumo de tabaco, tanto en la actualidad como en el pasado. Las lesiones grandes de OSCC pueden infiltrarse en múltiples localizaciones continuas. Andisheh-Tadbir et al. demostraron que la lengua y la mucosa bucal son las dos localizaciones más frecuentes de OSCC.
Los queratinocitos orales son células precursoras del OSCC, y las enzimas metabolizadoras de xenobióticos (XME) influyen en el metabolismo de las sustancias químicas que causan cáncer. La causa principal es la mutación del ADN, que se agrava por la exposición a mutágenos químicos, físicos o microbianos.
El OSCC suele manifestarse como una masa exofítica de base amplia con textura verrugosa o lisa, pudiendo confundirse inicialmente con leucoplasia verrugosa o eritroleucoplasia. Posteriormente, puede evolucionar hacia una úlcera necrótica con bordes irregulares, elevados e indurados, como se observa en este caso.
La infección secundaria puede provocar sangrado y dolor, mientras que los ganglios linfáticos afectados pueden presentar diferentes características dependiendo de la diseminación extracapsular al tejido circundante. La estadificación TNM es crucial para la evaluación pronóstica. Las opciones terapéuticas incluyen terapia fotodinámica, nanotecnología aplicada a la administración de fármacos, cirugía y radioterapia.
Acceda al caso completo aquí.