El manejo incluyó antivirales y corticoides de urgencia, además de iniciar terapia antirretroviral. La inmunosupresión por VIH explica que la enfermedad fuera tan agresiva y con mayor riesgo de sordera o daño neurológico permanente.
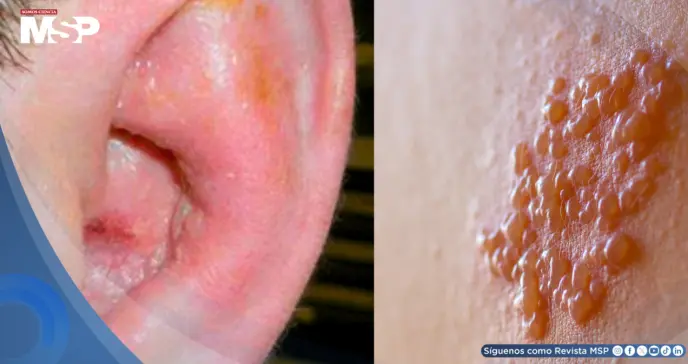
Un hombre de 24 años, diagnosticado recientemente con infección por VIH pero sin haber iniciado terapia antirretroviral, acude a urgencias por un dolor intenso en el oído izquierdo de 24 horas de evolución.
El día anterior, fue evaluado por su médico de cabecera, quien no encontró anomalías en el oído. Sin embargo, el dolor progresó rápidamente, volviéndose severo, y se acompañó de enrojecimiento, inflamación de la aurícula izquierda y la aparición de vesículas.
El paciente también refirió vómitos, mareos intensos de características vertiginosas (sensación de que "la habitación gira") que empeoraban con los movimientos de la cabeza, e hipoacusia ipsilateral. Negó fiebre, escalofríos, cefalea, debilidad generalizada, traumatismos o manipulación previa del oído. No tenía otras afecciones médicas ni alergias conocidas.
El paciente se presentó alerta y hemodinámicamente estable, aunque con taquicardia. La exploración física reveló un oído izquierdo claramente eritematoso y edematoso, con múltiples vesículas superficiales distribuidas en la aurícula.
La membrana timpánica se visualizó intacta y sin signos de infección aguda. Neurológicamente, se observó nistagmo con movimiento hacia la izquierda al mirar hacia la derecha, junto con una parálisis facial periférica izquierda que afectaba tanto la musculatura frontal como la periorbicular y peribucal.
La audición estaba disminuida en el oído afectado. El resto de la exploración, incluida la evaluación de otros pares craneales y el sistema musculoesquelético, fue normal.
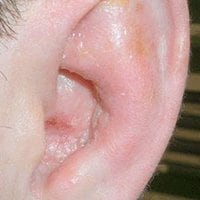
Foto: Caso clínico - Dr. D. Brady Pregerson.
El síndrome de Ramsay Hunt, también conocido como herpes zóster ótico, resulta de la reactivación del virus varicela-zóster (VVZ) en el ganglio geniculado del nervio facial. Esta reactivación produce una inflamación que afecta al séptimo par craneal, causando la parálisis facial característica, y frecuentemente se extiende al octavo par craneal, explicando los síntomas vestibulococleares como vértigo, hipoacusia y nistagmo.
La erupción vesicular en la distribución del nervio intermedio (pabellón auricular, conducto auditivo externo, paladar) es un hallazgo distintivo. En este caso, la inmunosupresión asociada al VIH no tratado constituye un factor de riesgo crítico para la reactivación severa del VVZ.
Las manifestaciones clínicas requieren diferenciarse de otras entidades como la parálisis de Bell idiopática, que carece de lesiones vesiculares; infecciones por herpes simple; enfermedad de Lyme; otitis externa maligna; o procesos neoplásicos. La presencia de vesículas, dolor severo desproporcionado y síntomas cocleares y vestibulares simultáneos orientan decisivamente hacia el síndrome de Ramsay Hunt.
El diagnóstico es primordialmente clínico, basado en la tríada de otalgia, erupción vesicular y parálisis facial. La confirmación mediante PCR para VVZ en líquido vesicular o salival está indicada en casos dudosos o inmunosuprimidos.
Estudios de imagen como la resonancia magnética con contraste pueden mostrar realce del nervio facial y vestibular, aunque no son esenciales para el diagnóstico. La evaluación audiométrica puede objetivar la hipoacusia neurosensorial.
El tratamiento debe instaurarse urgentemente con antivirales como aciclovir intravenoso o valaciclovir oral durante 7-10 días, combinado con corticoides como prednisona para reducir la inflamación neural. El manejo sintomático incluye analgesia con gabapentina o pregabalina para el dolor neuropático, antieméticos para los vómitos y reposo para el vértigo.
La protección ocular con lubricantes y parches nocturnos es esencial para prevenir queratitis por exposición. Adicionalmente, es imperativo iniciar terapia antirretroviral para el VIH y profilaxis para infecciones oportunistas tan pronto como el paciente esté estable.
La recuperación completa de la parálisis facial ocurre en aproximadamente el 70% de los casos cuando el tratamiento se inicia dentro de las primeras 72 horas, pero disminuye al 20-30% si hay retraso.
Según el autor del caso (Dr. D. Brady Pregerson), las complicaciones frecuentes incluyen neuralgia postherpética, hipoacusia o tinnitus permanente, déficits vestibulares persistentes y sequedad ocular o bucal por daño nervioso irreversible.
Pacientes inmunosuprimidos, como este caso, tienen mayor riesgo de recurrencias, diseminación del VVZ y complicaciones neurológicas graves como encefalitis o mielitis.
La infección por VIH no tratada amplifica significativamente el riesgo de reactivación del VVZ y sus complicaciones. La vacunación contra herpes zóster está contraindicada en inmunosupresión severa por ser una vacuna de virus vivos.
El manejo debe incluir la optimización de la inmunidad mediante terapia antirretroviral y monitorización estrecha para detectar precozmente recurrencias o complicaciones.
Este caso ilustra la presentación agresiva del síndrome de Ramsay Hunt en un paciente joven con VIH no tratado, destacando la importancia del reconocimiento temprano basado en la tríada clínica característica.
El tratamiento inmediato con antivirales y corticoides, junto con el manejo integral de la inmunosupresión subyacente, es crucial para mejorar el pronóstico funcional y reducir secuelas permanentes. La colaboración entre infectología, neurología y otorrinolaringología es esencial para un abordaje óptimo.