Los anticonceptivos orales combinados pueden provocar trombosis venosa cerebral incluso en mujeres jóvenes y sin otros factores de riesgo.
Una mujer de 32 años acudió al servicio de urgencias por una cefalea persistente de cuatro días de evolución, de carácter holocraneal y tipo opresivo, que progresó en intensidad y no respondió a analgésicos convencionales.
El cuadro se asociaba con náuseas, vómitos intermitentes y episodios transitorios de visión borrosa. La paciente negaba fotofobia, fonofobia o enfermedades febriles recientes. Un día antes del ingreso, desarrolló debilidad y parestesia (sensación de hormigueo o pinchazos) en hemicuerpo derecho, acompañadas de disartria leve (debilidad en los músculos que se usan para hablar).
No existían antecedentes de traumatismos craneales, cirugías recientes, inmovilización prolongada o trastornos trombofílicos conocidos. Su historial médico solo destacaba el uso de anticonceptivos orales combinados (AOC) durante dos años para regulación menstrual. Era no fumadora, sin consumo de drogas ni viajes prolongados recientes.
Al ingreso, la paciente se encontraba alerta y orientada (Glasgow 15), con signos vitales normales. El examen neurológico reveló hemiparesia derecha leve (grado 4/5 en escala MRC), hipoestesia en extremidades derechas y disartria moderada.
Los reflejos osteotendinosos estaban levemente exaltados en el hemicuerpo derecho, y el reflejo plantar resultó equívoco bilateralmente. La fundoscopia mostró papiledema bilateral leve, mientras que los exámenes cardiovascular, respiratorio y abdominal fueron normales.
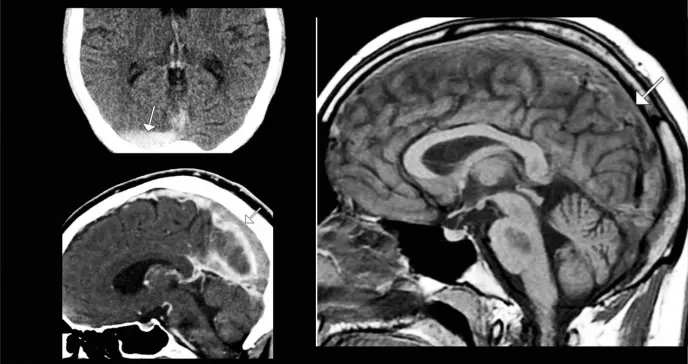
Los análisis iniciales (hemograma, función renal/hepática, coagulación y marcadores inflamatorios) fueron normales, excepto por un D-dímero elevado (780 ng/mL). La tomografía computarizada (TC) cerebral sin contraste mostró hiperdensidad sutil en el seno sagital superior, sugiriendo trombosis.
La venografía por TC (CTV) confirmó trombosis extensa del seno sagital superior y transverso derecho, con congestión venosa leve. La resonancia magnética (RM) con venografía por RM (MRV) evidenció restricción de difusión en región frontoparietal izquierda, compatible con infarto venoso secundario a trombosis venosa cerebral (TVC), sin transformación hemorrágica.
Se estableció el diagnóstico de TVC asociada a AOC. Se inició anticoagulación terapéutica con heparina de bajo peso molecular (HBPM), transicionando posteriormente a warfarina vía oral con monitorización de INR. El manejo complementario incluyó hidratación, analgesia y acetazolamida para controlar la presión intracraneal elevada.
La paciente mostró mejoría neurológica progresiva, con recuperación motora casi completa al quinto día. El papiledema se resolvió significativamente, y el estudio de trombofilia resultó negativo, confirmando la etiología asociada a AOC.
Tras el alta, se suspendieron los AOC de forma permanente y se indicó anticoagulación oral con warfarina (INR objetivo 2-3) durante seis meses. La paciente recibió asesoramiento sobre alternativas anticonceptivas no hormonales y modificaciones de estilo de vida. En controles posteriores, la MRV a los tres meses mostró recanalización parcial de los senos venosos.
A los seis meses, presentaba recuperación neurológica completa, por lo que se suspendió la anticoagulación. Se enfatizó el riesgo de recurrencia trombótica en contextos de terapia hormonal futura.
La trombosis venosa cerebral (TVC) es un trastorno cerebrovascular poco frecuente pero grave, cuya fisiopatología, factores de riesgo y manejo difieren significativamente de los accidentes cerebrovasculares arteriales.
Este caso subraya un factor de riesgo bien documentado pero frecuentemente subestimado: el uso de anticonceptivos orales combinados (AOC). La asociación entre AOC y tromboembolismo venoso, incluyendo trombosis venosa profunda, embolia pulmonar y TVC ha sido ampliamente estudiada, reconociéndose el papel pivotal del estrógeno en la patogénesis trombótica.
Los AOC inducen un estado de hipercoagulabilidad mediante múltiples mecanismos: incremento de factores de coagulación (fibrinógeno, factores VII, VIII y X), reducción de proteínas anticoagulantes (proteína S y antitrombina III) y alteración de la fibrinólisis. El riesgo de trombosis se potencia en individuos con condiciones protrombóticas adicionales, como trombofilias heredadas o deshidratación.
Sin embargo, en esta paciente, el estudio de trombofilia resultó negativo, reforzando el papel del estrógeno exógeno como factor etiológico primario. Este hallazgo resalta la necesidad de una estratificación de riesgos rigurosa antes de prescribir AOC, especialmente en mujeres con factores de riesgo adicionales.
La presentación clínica de la TVC es altamente variable, desde cefaleas aisladas hasta déficits neurológicos focales o coma. En este caso (Amri S F, Alsudairy N M), la cefalea progresiva seguida de hemiparesia y disartria refleja la naturaleza inespecífica pero característica de los síntomas.
La cefalea presente en hasta el 90% de los casos suele atribuirse al aumento de la presión intracraneal por drenaje venoso alterado. No obstante, su inespecificidad frecuentemente retrasa el diagnóstico. Aquí, la aparición de déficits neurológicos permitió una neuroimagen temprana que confirmó la patología.
La base del manejo de la TVC es la anticoagulación precoz, incluso ante infartos venosos. En este caso, se inició heparina de bajo peso molecular (HBPM), transicionando luego a warfarina con monitorización de INR.
Pese a preocupaciones históricas sobre el riesgo hemorrágico en infartos, las guías actuales respaldan la anticoagulación, ya que la patología primaria es oclusión trombótica, no hemorrágica. Evidencia emergente sugiere que los anticoagulantes orales de acción directa (DOACs) podrían ser una alternativa viable a warfarin, aunque se requieren más estudios para establecer su rol en TVC.
El seguimiento prolongado es crucial, incluyendo evaluación de recanalización y duración de anticoagulación. En esta paciente, la MRV a los tres meses mostró recanalización parcial, con resolución completa de síntomas a los seis meses.
Las guías recomiendan anticoagulación durante 3-6 meses en TVC provocada, extendiéndose en casos con factores de riesgo persistentes. Dada la clara asociación con AOC, se recomendó la suspensión permanente de anticonceptivos estrogénicos y se proporcionó asesoramiento sobre alternativas no hormonales.