Una herida penetrante en el cuello puede dañar vasos sanguíneos y desencadenar complicaciones cerebrovasculares que ponen en riesgo la vida.
Un paciente masculino de 28 años ingresó al servicio de urgencias por deterioro neurológico agudo, dos días después de sufrir una herida por arma blanca en la zona II del cuello. El trauma inicial había sido manejado en un centro de baja complejidad con sutura simple, analgesia y profilaxis antitetánica, sin realizarse estudios angiográficos por limitaciones institucionales.
Al ingreso hospitalario, el paciente presentaba escala de Glasgow de 8/15, hematemesis (vómito de sangre) y episodios sincopales (pérdida de conocimiento). La tomografía computarizada de cráneo reveló infarto cerebeloso izquierdo e hidrocefalia obstructiva secundaria a compresión del cuarto ventrículo.
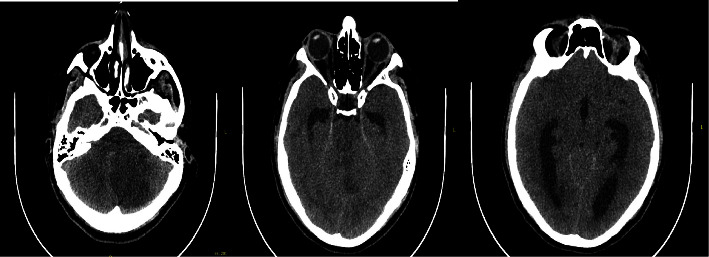
Tomografía simple de cráneo. (a). Infarto en el hemisferio cerebeloso izquierdo. (b). Colapso del cuarto ventrículo e hidrocefalia. (c). Dilatación del tercer ventrículo y los ventrículos laterales. Foto: Zuluaga-Gómez M, Giraldo-Campillo D, González-Arroyave D, Ardila CM.
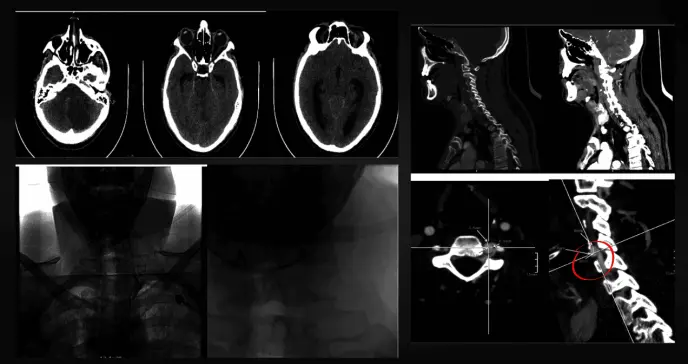
La angiotomografía evidenció pseudoaneurisma de 8.5 mm en la arteria vertebral izquierda a nivel de C4, con fístula arteriovenosa asociada.
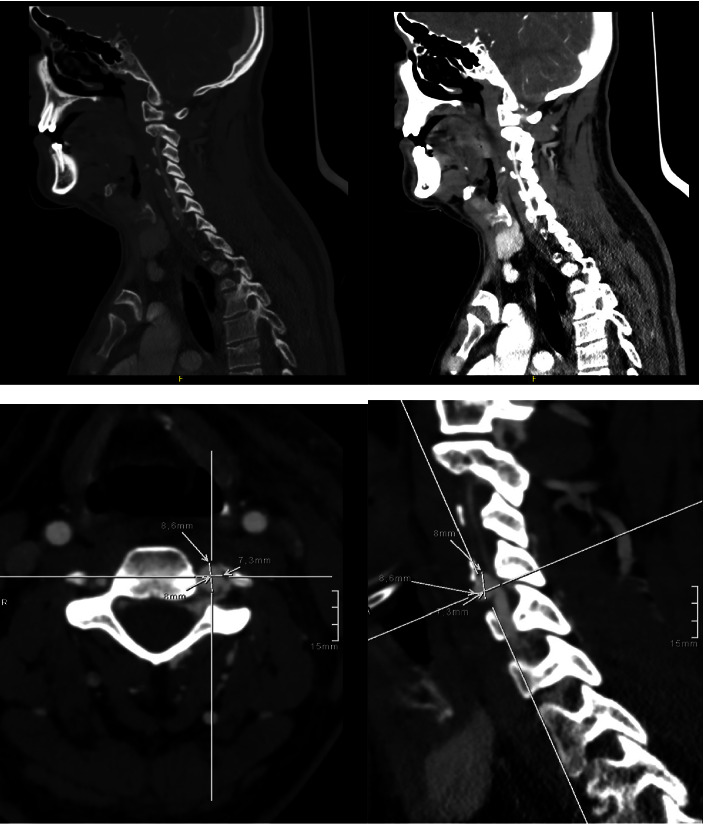
Angiografía de los vasos de cabeza y cuello. Se observa un pseudoaneurisma de la arteria vertebral izquierda a la altura de C4 con una fístula arteriovenosa asociada y sin signos de sangrado activo. El pseudoaneurisma mide 8,5 mm de diámetro anteroposterior, 7,3 mm de diámetro transversal y 8 mm de diámetro craneocaudal. Se observa hiperdensidad de las estructuras venosas adyacentes, y la fase venosa se visualiza mejor tras configurar una fístula arteriovenosa con un relleno filiforme de la arteria vertebral distal. Foto: Zuluaga-Gómez M, Giraldo-Campillo D, González-Arroyave D, Ardila CM.
Se implementó un abordaje multidisciplinario que incluyó: intubación orotraqueal para protección de la vía aérea, colocación de derivación ventricular externa por neurocirugía para manejo de la hidrocefalia, y embolización endovascular de la fístula arteriovenosa mediante cinco coils y material embólico.
Posteriormente se realizó craneotomía descompresiva con sistema colector a 12 mm H2O.
El paciente permaneció en unidad de cuidados intensivos durante diez días, mostrando mejoría progresiva. Las tomografías de control demostraron resolución de la hidrocefalia y estabilidad del infarto cerebeloso, sin evidencia de transformación hemorrágica. Al alta presentaba hemiparesia izquierda de predominio braquial como secuela neurológica residual.
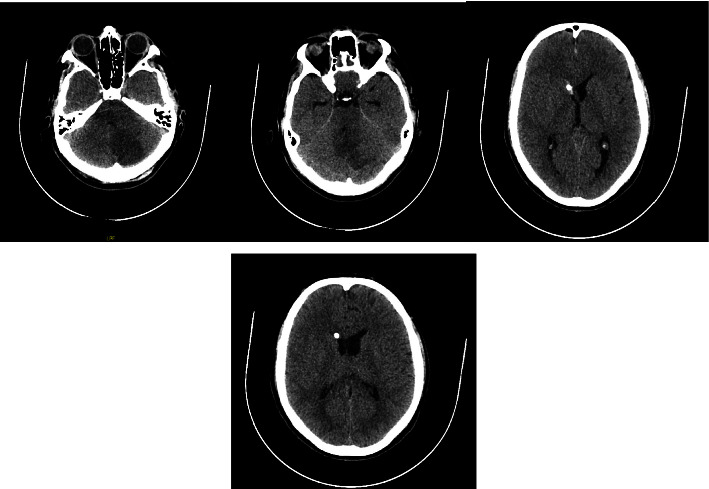
Tomografía computarizada craneal de control simple. (a). Infarto establecido en el hemisferio cerebeloso izquierdo. (b). Sistemas ventricular y cisternal con forma, tamaño y posición normales. (c). Un catéter de derivación ventricular ingresa por la región frontal derecha, con el extremo distal en el asta frontal del ventrículo lateral derecho. (d). Disminución del tamaño del sistema ventricular derecho en comparación con el lado contralateral. Foto: Zuluaga-Gómez M, Giraldo-Campillo D, González-Arroyave D, Ardila CM.
Las lesiones traumáticas de la arteria vertebral son un desafío diagnóstico en la práctica clínica. Aunque su incidencia general es baja -reportada en menos del 1% de los casos de trauma-, estudios recientes señalan un aparente aumento en su detección, atribuible principalmente a la mayor disponibilidad de técnicas de imagen avanzada y a una creciente conciencia médica sobre esta condición.
El presente caso ilustra los múltiples mecanismos por los cuales un trauma cervical puede comprometer la circulación cerebral. Según los autores del caso, (Zuluaga-Gómez M, Giraldo-Campillo D, González-Arroyave D, Ardila CM.), la disección arterial parcial generó un pseudoaneurisma que funcionó como fuente de émbolos, mientras que la fístula arteriovenosa asociada contribuyó a un fenómeno de robo vascular.
Estos hallazgos concuerdan con lo reportado en la literatura, donde la mayoría de los eventos isquémicos en estos casos resultan de tromboembolismo más que de oclusión directa del vaso. Particularmente relevante es el período de ventana de riesgo, siendo las primeras dos semanas post-trauma las de mayor probabilidad de complicaciones cerebrovasculares.
Mientras que la arteriografía por sustracción digital fue considerada históricamente como el estándar de oro, la angiografía por tomografía computarizada ha emergido como la técnica de elección inicial por su menor invasividad, amplia disponibilidad y capacidad para integrar evaluación de tejidos blandos y estructuras óseas.
Este cambio ha permitido detectar lesiones que antes pasaban desapercibidas, modificando sustancialmente nuestra comprensión de la verdadera incidencia de estas patologías.
El abordaje terapéutico debe individualizarse según las características específicas de cada caso. Para pacientes sintomáticos como el descrito, las opciones incluyen desde manejo médico con anticoagulación o antiagregación plaquetaria hasta intervenciones endovasculares o quirúrgicas en lesiones de alto riesgo.
Los datos pronósticos disponibles pintan un panorama variable, con tasas de accidente cerebrovascular cercanas al 24% y mortalidad aproximada del 8% en esta población. Factores como edad avanzada, oclusión arterial completa y severidad del déficit neurológico inicial emergen consistentemente como predictores de peores resultados.
En contraste, nuestro paciente joven sin comorbilidades previas mostró una evolución relativamente favorable a pesar de la gravedad inicial del cuadro.
Este caso subraya la importancia de mantener un alto índice de sospecha clínica ante traumas cervicales penetrantes, incluso aquellos aparentemente benignos en la evaluación inicial. La demora diagnóstica de 48 horas en nuestro paciente pudo tener consecuencias catastróficas, afortunadamente evitadas por la intervención oportuna.
Como comunidad médica, debemos trabajar en protocolos estandarizados de evaluación vascular para estos traumas y promover mayor educación sobre sus potenciales complicaciones.