Tras varios días de tratamiento con un antibiótico común, la paciente desarrolló fiebre cercana a 40 °C, erupción cutánea pruriginosa, enrojecimiento ocular y una rigidez cervical tan marcada que limitaba el movimiento, síntomas típicos de una urgencia neurológica.
Una paciente de 21 años con antecedentes de infecciones urinarias recurrentes fue remitida al Departamento de Alergia e Inmunología Clínica por una sospecha inusual. Tras completar un tratamiento de ocho días con el antibiótico trimetoprim-sulfametoxazol (TMP-SMX) para una infección, la joven desarrolló fiebre alta y un sarpullido macular que le picaba intensamente.
Esto marcó el inicio de una compleja investigación médica para determinar la causa real de sus síntomas, los cuales inicialmente podían confundirse con una infección severa o una reacción alérgica común.
La paciente había iniciado el antibiótico por una infección del tracto urinario (ITU). Al sexto día de tratamiento, aparecieron fiebre (de hasta 39.9°C), diarrea y dolor muscular. Al terminar el ciclo de ocho días, surgió el sarpullido, lo que la llevó a urgencias.
Los análisis mostraron un nivel elevado de proteína C reactiva (16.64 mg/dL), un marcador de inflamación, pero los cultivos de sangre y orina fueron negativos, descartando una infección activa. Tras un tratamiento breve con antihistamínicos y esteroides, sus síntomas cutáneos y la fiebre desaparecieron en pocos días.
Para identificar al culpable, los alergólogos iniciaron un estudio meticuloso. Primero se descartó una reacción por contacto con una prueba de parche con TMP-SMX, que fue negativa.
Luego, mediante pruebas de provocación oral controladas, se administraron dosis progresivas de paracetamol e ibuprofeno (medicamentos que la paciente también había tomado), sin que se produjera ninguna reacción. Esto descartaba a estos analgésicos comunes como responsables.
Una vez descartados otros fármacos, once meses después del episodio inicial, los médicos procedieron con la prueba de provocación oral con el antibiótico sospechoso, el TMP-SMX.
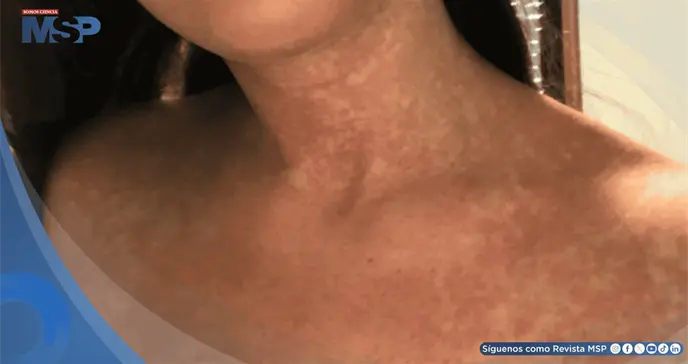
Esta prueba es el estándar para confirmar o descartar una alergia farmacológica. Aproximadamente cuatro horas después de recibir la dosis acumulada del medicamento, la paciente desarrolló una reacción severa: fiebre de 39.3°C que no respondía al paracetamol, enrojecimiento en cara, cuello y palmas, hiperemia conjuntical (ojos rojos), dolor de cabeza y, de manera más preocupante, un dolor y rigidez cervical intensos que limitaban el movimiento de su cuello.
Estos síntomas neurológicos alertaron a los médicos, quienes sospecharon una meningitis (infección o inflamación de las membranas cerebrales).
Fue trasladada a urgencias, donde se le realizó una punción lumbar para analizar el líquido cefalorraquídeo. El líquido era completamente normal, descartando así una meningitis infecciosa o aséptica.
La similitud de esta reacción (fiebre, inflamación y ahora rigidez de nuca) con el episodio original fortaleció el diagnóstico de una reacción de hipersensibilidad al fármaco, específicamente un síndrome de hipersensibilidad inducido por fármacos (DIF), una reacción sistémica grave que puede imitar una enfermedad infecciosa.
La confirmación definitiva llegó tres meses después, mediante pruebas de laboratorio especializadas. La prueba de transformación linfocitaria (LTT) con TMP-SMX mostró una "probable sensibilización", indicando que sus linfocitos (células del sistema inmunitario) reaccionaban específicamente al antibiótico.
Además, la prueba intradérmica, donde se inyecta una mínima dilución del fármaco bajo la piel, resultó positiva tanto en la lectura inmediata como a las 48 horas.
Con este conjunto de evidencias, la reproducción de los síntomas con la provocación controlada, la exclusión de otras causas (meningitis, otros fármacos) y la confirmación con pruebas inmunológicas, se estableció el diagnóstico concluyente: Hipersensibilidad retardada y grave al trimetoprim-sulfametoxazol (TMP-SMX), manifestada como un síndrome de hipersensibilidad inducida por fármacos (DIF).
Según los autores (Lages M, et al), la recomendación final para la paciente fue evitar de por vida el uso de TMP-SMX y todos los antibióticos de la familia de las sulfamidas.
Aquí podemos evidenciar la complejidad del diagnóstico de alergias farmacológicas graves, que requieren una investigación especializada, paciencia (las pruebas pueden espaciarse meses) y la utilización de protocolos de provocación controlada en un entorno médico seguro para reproducir y confirmar la reacción, protegiendo así la salud del paciente a largo plazo.