El retraso diagnóstico y la suspensión prolongada de la anticoagulación resultaron en formación de trombo en el apéndice auricular izquierdo y accidente cerebrovascular isquémico subsecuente.
Paciente femenina de aproximadamente 70 años con antecedentes de fibrilación auricular en tratamiento con apixaban y dolor lumbar crónico secundario a estenosis espinal.
Fue hospitalizada inicialmente por epistaxis mayor que requirió taponamiento nasal anterior durante aproximadamente 48 horas y transfusión de múltiples unidades de concentrado de glóbulos rojos. No se administraron antibióticos profilácticos durante el procedimiento.
El curso hospitalario se complicó con bacteriemia por SARM, presumiblemente secundaria al taponamiento nasal. La paciente recibió vancomicina intravenosa durante 6 semanas y fue dada de alta. Debido al sangrado significativo, se suspendió la anticoagulación y se planificó colocación de un dispositivo de cierre del apéndice auricular izquierdo.
Tres semanas después de completar el tratamiento antibiótico, aproximadamente tres meses después del taponamiento nasal inicial, la paciente acudió por empeoramiento progresivo del dolor lumbar de 3 semanas de evolución.
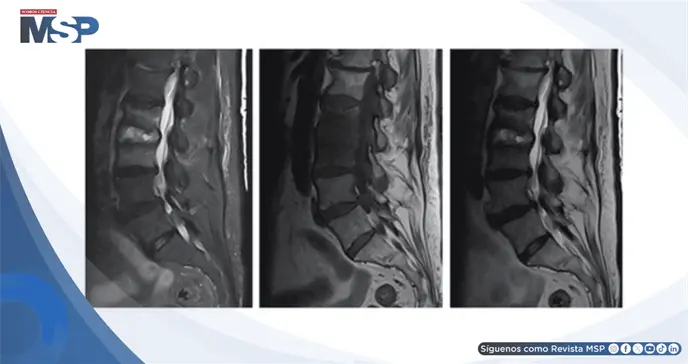
La resonancia magnética de columna lumbar reveló señal infiltrativa en T1 que involucraba los cuerpos vertebrales L2 y L3 con realce poscontraste asociado y líquido en el espacio discal L2-L3, hallazgos compatibles con discitis y osteomielitis.
El cultivo de muestra de disco lumbar fue positivo para SARM, aunque los hemocultivos permanecieron negativos. Se inició daptomicina intravenosa y se pospuso el procedimiento de cierre del apéndice auricular debido a la infección activa.
Cuatro semanas después, la paciente reingresó por un cuadro de un día de evolución caracterizado por dificultad para el habla y confusión.
La exploración física reveló únicamente dificultad ocasional para el recuerdo de palabras. La resonancia magnética cerebral mostró un foco puntiforme de restricción en la difusión en el lóbulo parietal derecho, consistente con infarto agudo.
El ecocardiograma transesofágico reveló un trombo en el apéndice auricular izquierdo de 2.6 × 1.3 cm con un pequeño componente móvil. Se continuó daptomicina para completar 8 semanas de tratamiento antibiótico.
El uso de anticoagulantes orales de acción directa como el apixaban ha experimentado un incremento exponencial en las últimas dos décadas.
De acuerdo con Zarif Kazi et al., la epistaxis es una complicación conocida en pacientes anticoagulados, y aproximadamente el 19.7% de las visitas al departamento de emergencias por epistaxis en Estados Unidos requieren taponamiento nasal. Sin embargo, este procedimiento puede predisponer a infecciones secundarias graves.
El taponamiento nasal crea un ambiente húmedo y cerrado que proporciona un medio ideal para el crecimiento bacteriano. Dado que el S. aureus coloniza frecuentemente las fosas nasales anteriores, el taponamiento probablemente actuó como fuente de bacterias que penetraron la mucosa nasal o como nido para su proliferación.
Una vez en el torrente sanguíneo, las bacterias circulantes sembraron el tejido óseo vertebral, área con rico suministro vascular. En el hueso, las bacterias proliferan y desencadenan una respuesta inflamatoria que conduce a destrucción tisular y necrosis.
Un aspecto crítico de este caso fue el retraso diagnóstico de la osteomielitis. La paciente presentaba dolor lumbar crónico por estenosis espinal, lo que probablemente llevó a que el empeoramiento del dolor se atribuyera inicialmente a su condición de base.
Este retraso tuvo consecuencias significativas, ya que la paciente permaneció sin anticoagulación durante un período prolongado mientras estaba pendiente del dispositivo de cierre del apéndice auricular. Esta situación facilitó la formación del trombo y el subsecuente accidente cerebrovascular isquémico.