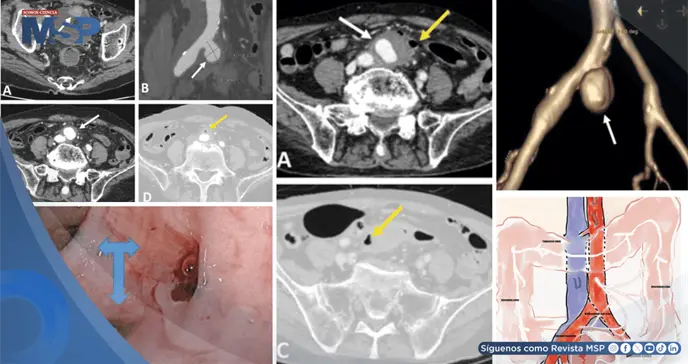
La tomografía computarizada identificó el crecimiento acelerado del aneurisma, gas perivascular e inflamación severa, hallazgos que permitieron diagnosticar una rara fístula entre la arteria ilíaca y el colon.
Un hombre de 89 años llegó al servicio de urgencias después de una semana presentando hematoquecia (sangre visible en sus deposiciones). Su historial revelaba que, cuarenta días antes, había experimentado dolor en la parte baja del abdomen junto con hematuria, presencia de sangre en la orina.
En esa evaluación inicial, una tomografía computarizada abdominal había identificado dos hallazgos significativos. Por un lado, se detectó un tumor en la vejiga, que posteriormente fue confirmado como un carcinoma de células transicionales y extirpado quirúrgicamente.
Por otro lado, la misma imagen reveló un aneurisma sacular de 17x18 milímetros en la arteria ilíaca común derecha. Este aneurisma se encontraba rodeado de signos inflamatorios característicos, incluyendo acumulación de grasa, edema y la presencia de gas en los tejidos blandos adyacentes. En esa primera instancia, se optó por un manejo conservador del aneurisma.
Al momento de su ingreso por la hematoquecia, el paciente se encontraba pálido y con taquicardia, presentando una presión arterial baja de 98/60 mmHg. Los exámenes de laboratorio confirmaron una anemia significativa, con un nivel de hemoglobina de 75 g/L, junto con un aumento moderado en los marcadores inflamatorios, como la proteína C reactiva.
La situación clínica había empeorado considerablemente. Una nueva tomografía computarizada abdominal de urgencia mostró un cambio dramático: el aneurisma ilíaco había crecido de forma notable, alcanzando un tamaño de 31x36x40 milímetros, y ahora presentaba un trombo mural de 15 milímetros de espesor.
Los signos de inflamación y la presencia de gas en los tejidos circundantes también se habían incrementado de manera marcada.
El hallazgo radiológico más crítico fue la evidente adhesión de la pared anterior del aneurisma a la pared posterior del colon sigmoide. Para confirmar la sospecha, se realizó una colonoscopia, la cual mostró sangre fresca activa en esa misma zona del colon.
Con estas pruebas, se estableció el diagnóstico definitivo: una fístula aneurisma-colónica, una comunicación patológica entre el aneurisma infectado, denominado micótico, de la arteria ilíaca común derecha y la luz del colon sigmoide.
Ante el riesgo inminente de una hemorragia masiva y fatal por la posible ruptura del aneurisma hacia el intestino, el paciente fue sometido a una cirugía de emergencia.
Los hallazgos durante la operación corroboraron la gravedad del caso: se visualizó un aneurisma inflamado de 40 milímetros firmemente adherido al colon sigmoide, con un orificio fistuloso de aproximadamente 30 milímetros de diámetro que conectaba ambas estructuras.
Dada la naturaleza infecciosa del campo quirúrgico, el procedimiento se llevó a cabo en dos etapas fundamentales para minimizar el riesgo de contaminar cualquier injerto vascular. En primer lugar, el equipo de cirugía vascular realizó un bypass o injerto de derivación femoral-femoral.
Esta técnica, conocida como bypass extra-anatómico, permite redirigir el flujo sanguíneo hacia la pierna afectada sin utilizar la zona infectada, manteniendo así la perfusión. Una vez asegurado el flujo, se procedió a la extirpación completa y radical del aneurisma infectado. En segundo lugar, el equipo de cirugía gastrointestinal intervino para manejar la lesión en el colon. Se realizó la resección del segmento afectado del colon sigmoide y, dado el contexto de contaminación, se decidió crear una colostomía terminal mediante un procedimiento de Hartmann.
Esto implica llevar un extremo del colon sano a la pared abdominal para formar un estoma, desviando el tránsito intestinal y permitiendo que la zona de la anastomosis y los tejidos infectados cicatricen de forma segura.
En el postoperatorio, se inició un régimen de antibióticos de amplio espectro. Sin embargo, a los dos días de la cirugía, el paciente desarrolló fiebre alta de 39°C. La toma de hemocultivos permitió identificar los microorganismos responsables de la infección primaria: Escherichia coli y Enterococcus faecalis.
Con este resultado, el esquema antibiótico fue ajustado de manera dirigida, añadiéndose imipenem, amikacina y tigeciclina. La respuesta al tratamiento fue favorable; a los catorce días la fiebre remitió por completo y los marcadores inflamatorios en sangre se normalizaron, lo que permitió el alta hospitalaria del paciente.
Un aneurisma micótico se define como una dilatación anormal y focal de una arteria resultante de la destrucción de su pared por un proceso infeccioso. La infección puede llegar a la arteria a través del torrente sanguíneo, desde un foco infeccioso adyacente o por diseminación linfática.
Aunque pueden formarse en cualquier arteria, son más frecuentes en la aorta. Cuando afectan a arterias periféricas como la ilíaca, su incidencia es baja, representando aproximadamente solo el 2% de estos casos. Una de las complicaciones más graves y potencialmente mortales es la formación de una fístula hacia el tracto gastrointestinal, conocida como fístula vascular-entérica.
Según los autores (Le Viet Dung, Ma Mai Hien, Dang-Thi Bich Nguyet, Thieu-Thi Tra My) Cuando esto ocurre, como en el caso descrito entre la arteria ilíaca y el colon, el riesgo de una hemorragia digestiva masiva es extremadamente alto. La presentación clínica puede ser variable, desde un sangrado crónico y leve hasta un shock hemorrágico fulminante.
El diagnóstico rápido es esencial para la supervivencia del paciente. En este contexto, la tomografía computarizada con contraste intravenoso se erige como la herramienta diagnóstica de elección.
Sus hallazgos son determinantes: muestra el crecimiento del aneurisma, signos de infección activa como el edema y el gas en la grasa perivascular, y, de manera crítica, la relación anatómica entre el aneurisma y las estructuras digestivas adyacentes, sugiriendo la fístula. La presencia de gas extraintestinal o la extravasación de medio de contraste hacia la luz del colon son hallazgos altamente específicos.
Respecto al tratamiento, el manejo únicamente conservador con antibióticos tiene un pronóstico desfavorable, asociado a una alta mortalidad. Por lo tanto, el abordaje debe ser quirúrgico, urgente y combinado. Este enfoque dual incluye, en primer lugar, el control de la infección sistémica mediante antibioticoterapia prolongada y dirigida según los cultivos. En segundo lugar, y de manera crucial, la cirugía radical.
La estrategia quirúrgica, como se aplicó en este caso, a menudo requiere de una planificación meticulosa en dos tiempos: la reconstrucción vascular, preferiblemente con un bypass extra-anatómico para evitar injertar en un campo infectado, seguida de la reparación gastrointestinal definitiva, que suele implicar la resección del segmento intestinal afectado y la creación de una colostomía temporal para proteger la zona quirúrgica.
Este caso clínico ejemplifica una condición rara y de extrema gravedad: un aneurisma ilíaco micótico que complica su evolución con la formación de una fístula hacia el colon sigmoide.
El caso subraya la imperiosa necesidad de considerar esta entidad en el diagnóstico diferencial de todo paciente con hemorragia digestiva baja de origen no claro, especialmente si existen antecedentes de dolor abdominal o signos de infección.
El diagnóstico precoz, facilitado por una tomografía computarizada precisa, junto con un tratamiento quirúrgico agresivo, planificado en etapas, y combinado con una antibioticoterapia prolongada, constituyen los pilares fundamentales para lograr un desenlace exitoso, incluso en pacientes de edad avanzada y con patologías concurrentes.