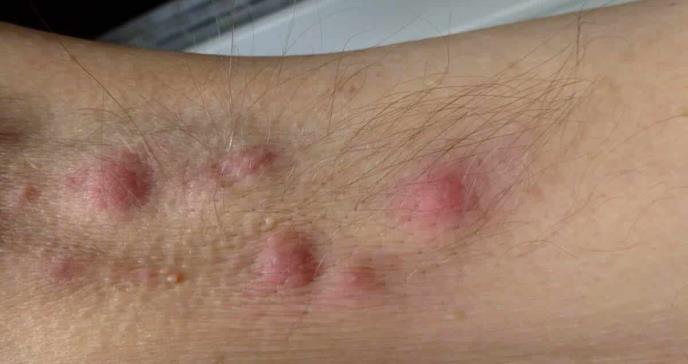
Las lesiones presentan fluctuación y drenan espontáneamente.
El tratamiento de la hidradenitis supurativa es difícil de manejar por el paciente, pese a que se han incorporado nuevas opciones terapéuticas se han publicado pocos estudios clínicos amplios.
Por otra parte, el diagnóstico y el tratamiento tempranos de acuerdo a los especialistas son esenciales, ya que el control puede ser más efectivo al inicio de la enfermedad con el objetivo de disminuir la carga de enfermedad, prevenir la aparición de lesiones nuevas y evitar, o al menos disminuir, la retracción cicatricial.
De acuerdo a la información farmacológica de la Food and Drug Administration (FDA) de Estados Unidos, para el mes de mayo de 2015 ningún tratamiento había recibido la aprobación del organismo, sin embargo, tras la aprobación del adalimumab para tratar a los pacientes con estadio II o III de Hurley este fue usado para tratar a esta población.
Para estos pacientes también se usa la dapsona, pero los estudios son escasos y los resultados dispares. Incluso, los investigadores considera que los antibióticos son efectivos no solo por sus propiedades bactericidas, sino también por sus efectos antiinflamatorios e inmunomoduladores. No obstante, igual que en el tratamiento del acné, no se recomienda terapia antibiótica a largo plazo porque produce resistencia bacteriana.
Aunque la hidradenitis supurativa se parece al acné nodular, los retinoides orales son poco efectivos. La terapia antiandrógena puede ser efectiva en las mujeres con hidradenitis supurativa, sobre todo en las que presentan reagudización de los síntomas durante la menstruación en las mujeres.
Los médicos han indicado que también se administra el Metotrexato, metformina y otros fármacos biológicos como: adalimumab, anakinra, etanercept, infliximab y ustekinumab, los cuales se reservan normalmente para los pacientes en los que se han intentado y han fracasado otros fármacos.
Tratamientos más avanzados
Otro tratamiento que se considera son las intervenciones quirúrgicas, las cuales dependen del estadio de la enfermedad. No se recomiendan la incisión y el drenaje porque la recidiva es casi inevitable. En la enfermedad limitada en estadio I o II, una opción adecuada es una técnica de "destechamiento" con legrado de la base y la probabilidad de recidiva es más baja.
En los pacientes en estadio III de Hurley o con hidradenitis supurativa resistente al tratamiento la mejor opción es la cirugía. En los pacientes con afección más extensa es necesaria una resección amplia, seguida de injertos de piel de espesor parcial o colgajos fasciocutáneos locales. Estos últimos consiguen a menudo mejores resultados funcionales. También se han utilizado con cierto éxito láseres diseñados para depilación.
En conclusión, la hidradenitis supurativa sigue siendo un trastorno debilitante crónico difícil de tratar.
Por este motivo es esencial dar información apropiada al paciente, así como ayuda de grupos de apoyo. El tratamiento consiste a menudo en una combinación de modificaciones del estilo de vida, por ejemplo: perder peso, evitar ropa ceñida y los traumatismos cutáneos, mantener la piel fría, compresas calientes, tratamientos tópicos, depilación láser y fármacos sistémicos o cirugía.
¿Qué es la Hidradenitis Supurativa?
La hidradenitis supurativa es un trastorno inflamatorio recidivante crónico de las glándulas pilosebáceas que tiende a localizarse en regiones anatómicas con abundantes glándulas apocrinas.
El desencadenante es la oclusión del infundíbulo folicular, seguida de rotura folicular asociada a respuesta inflamatoria intensa. Es discutible el papel patogénico de los microorganismos. No obstante, las bacterias pueden causar respuesta autoinflamatoria del sistema inmunitario innato.
La hidradenitis supurativa forma parte de la tétrada de oclusión folicular que comprende celulitis disecante del cuero cabelludo, acné quístico y quistes pilonidales. Debido a las similitudes entre estos trastornos se ha usado un término inclusivo, como "acné inverso".
Al principio la hidradenitis supurativa produce comedones abiertos, a menudo con una o más aberturas, mezclado con pápulas y nódulos eritematosos y dolorosos a la palpación. Más adelante las lesiones presentan fluctuación y drenan espontáneamente, y a continuación se forman fístulas. Al avanzar el trastorno aumenta el número de lesiones, asociadas a interconexión de las fístulas y retracción cicatricial pronunciada. La prevalencia estimada de hidradenitis supurativa en Estados Unidos es de 1% a 2%.
Sin embargo, no todos los pacientes acuden al médico, a menudo por vergüenza. La edad de comienzo habitual es en la segunda o tercera década. La hidradenitis supurativa es tres veces más frecuente en las mujeres que en los hombres, pero en los hombres son más frecuentes las localizaciones atípicas, una afectación más intensa y la asociación a acné.
Fuente consultada aquí.