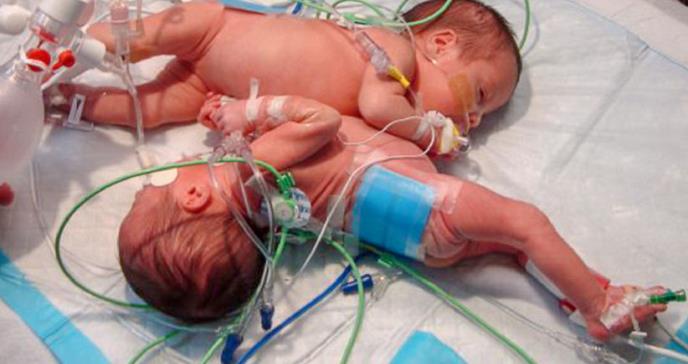
Las niñas nacieron el 14 de agosto de 2010, compartían el cordón umbilical y el hígado. El cirujano pediatra Víctor Ortiz dirigió la cirugía
Mara D. Resto Vélez Agencia Latina de Noticias Medicina y Salud Pública
Nota del Editor: Ocho años después de una de las más importantes hazanas de la medicina puertorriqueña, Medicina y Salud Pública, recuerda la cobertura que hizo la periodista Mara Resto sobre este evento de trascendencia para la historia de los avances en el campo de la salud en la isla.
Casi utópica hace unos años, la separación de las siamesas Lianys Marie y Nailyn Ivette Alemán Cruz marcó un hito en la historia de la medicina moderna en Puerto Rico.
Fue una verdadera cumbre médica, a la altura de la epopeya. El asunto era complicado. Y es que no todos los días la dama historia se presenta a la puerta. La jornada, por tanto, exigía lo máximo.
Conozcamos, pues, de dónde procede el término “siamés” y veamos luego detalles de este proceso histórico en la medicina puertoriqueña.
Breve trasfondo
Aunque el término correcto es “conjoined twins” (en español, gemelos unidos), la palabra “siamés” es utilizada comúnmente para referirse a ellos gracias a los hermanos Sang y Eng Bunker, los primeros gemelos unidos de los que se tiene constancia histórica.
Los hermanos Bunker nacieron en 1811 en Tailandia, cuando el territorio llevaba el nombre de Siam. De ahí, la palabra siamés.
Formación de un embarazo de gemelos unidos
El doctor William Ramírez Cacho, especialista en medicina Materno-Fetal y encargado del embarazo de Ivette Marie Cruz Molina, madre de las recién separadas Lianys Marie y Nailyn Ivette, explicó que un embarazo gemelar de siamesas surge de un solo óvulo fertilizado, o embarazo monocigótico.
Si la división de ese cigoto ocurre después de los primeros dos días de fertilización, los bebés comienzan a compartir estructuras, la primera de ellas es la placenta. Una división que ocurre entre el quinto y el octavo día, hace que los embriones compartan placenta y saco.
Cuando la división ocurre después de los 12 días, es que estamos hablando de siameses”, explicó Ramírez Cacho.
Usualmente, un embarazo de siameses se identifica después de las 13 semanas, al realizarse el primer sonograma. No obstante, entre las 16 y las 20 semanas se puede obtener un diagnóstico preciso del lugar de la unión y los órganos que comparten mediante el sonograma de anatomía.
Según Ramírez Cacho, una vez se diagnostica un embarazo de siameses, los cuidados prenatales para la madre son iguales a los de cualquier embarazo gemelar, pero por procedimiento rutinario se le explica la complejidad del caso y se le ofrece una terminación de embarazo a la paciente. De querer continuar con su gestación, los médicos prosiguen con el monitoreo periódico de sonogramas, hasta que el embarazo llegue a término.
Puntos de unión
Los llamados siameses no siempre están unidos por el mismo lugar. Estos pueden compartir diferentes órganos y entre los más comunes se encuentran los toraco-pagus, que están pegados por el tórax; ónfalo-pagus, pegados por el abdomen; los craneo-pagus y céfalo-pagus, unidos por el cráneo y cerebro, sucesivamente; los para-pagus, pegados por uno de los costados, y los ischio-pagus, que sólo cuentan con dos piernas.
El doctor Víctor Ortiz Justiniano, cirujano pediátrico a cargo de la separación de las siamesas puertorriqueñas y quien ha trabajado en la separación de cinco casos de siameses, aclaró que no todos los “conjoined twins” pueden ser separados.
A su juicio, los casos más difíciles son los céfalo-pagus y los ischio-pagus. En el primero de los casos uno depende completamente del otro y al separarse siempre muere el dependiente o, en el peor de los casos, ambos. En el caso de los que sólo tienen dos piernas, uno de ellos corre el riesgo de quedar extremadamente limitado y el resultado también puede ser fatal.
Las gemelas Nailyn y Lianys fueron diagnosticadas como un caso de ónfalo-pagus.
Estas bebés nacieron unidas por la pared abdominal, por debajo del cifoide y por encima del ombligo”, precisó el doctor Ortiz Justiniano. “Estaban pegadas hacia el lado derecho de la línea media. Una niña miraba hacia arriba, la otra hacia abajo. Pero estaban mirándose, ellas estaban de frente”.
“Después de una serie de estudios, encontramos que compartían la parte derecha del hígado”, añadió.
El desafío de la separación
Las niñas nacieron el 14 de agosto en el Puerto Rico Children’s Hospital en Bayamón y la cirugía se realizó el 26 de ese mismo mes.
El Cirujano Pediátrico cuenta que tras la cesárea que trajo a las niñas al mundo a las 33 semanas de gestación, el equipo médico trató de esperar a que ambas alcanzaran las ocho semanas de nacidas, que es la norma en este tipo de cirugías.
Sin embargo, optaron por operarlas prematuramente porque estaban teniendo cambios pulmonares, cerebrales y de perfusión de los órganos por autotransfusión a través del hígado que compartían.
Empezamos a notar que los grados de amnea aumentaron. Ambas niñas se extubaron y hubo que reentubar a la más pequeña. Encontramos que, por la cuestión de la posición de una en relación con la otra, había cierto intercambio de sangre a través del hígado. Lo ideal era esperar las ocho semanas, pero ellas ya nos estaban diciendo que era tiempo”, recordó el cirujano pediátrico.
El equipo médico que atendió exitosamente la cirugía fue encabezado por Ramírez Cacho y dirigido por Ortiz Justiniano.
Junto a ellos, estuvieron los cirujanos generalistas José Hernández de Molla y Juan Martínez; y en la misma sala de operaciones se encontraban dos médicos intensivistas pediátricos, tres neonatólogos, dos anestesiólogos y tres anestesistas. Contaron, además, con la asistencia de tres enfermeras circulantes y cuatro técnicos de sala de operación.
Las destrezas y conocimientos de estos profesionales se llevaron a su máximo nivel. Pero, no importa: así son las hazañas.
La hora cero
A las 7:00 a.m. iniciaron su jornada, que según los médicos, se extendió hasta el medio día. Primero practicaron cómo lavarían las niñas de forma estéril, cómo las entubarían y qué tipo de mesa usarían. Colocaron dos “infant warmers” de forma oblicua y ahí colocaron a las niñas para su separación.
Durante la cirugía para dividir el hígado se utilizó un instrumento llamado “harmonic scarpel”, uno de los más modernos en su clase, según los cirujanos Ortiz Justiniano y Hernández de Molla. Con él se pudo quemar, coagular y cortar el hígado a la misma vez. Luego se reconstruyó la pared abdominal, dejándole un ombligo a cada una, porque al separarlas, ambas perdían el ombligo.
Después de prepararlas, lavarlas, vestirlas y entubarlas, hubo que dividir. Una vez dividivas, se dejaron ahí en la misma mesa. Se viraron boca arriba, supina dorsal como se dice, entubadas ambas. Entonces se pasó una de ellas, después que se consideró que todo estaba estable, a uno de los ‘infant warmers’. La otra se cambió y se puso en forma de bebé en los ‘warmers’”, detalló Ortiz Justiniano.
Ramírez Cacho señaló que el “setting” que se utilizó para la cirugía de separación se había preparado igual –de forma preventiva- al momento de realizarle la cesárea a la madre. Sin embargo, en ese momento no fue necesario utilizarlo porque no hubo ninguna complicación.
Los cirujanos explicaron que la herida en el abdomen, resultado de la separación, se pudo cerrar de forma primaria sin necesidad de una malla y con su ombligo en la posición correcta. La malla es un material sintético que se utiliza para prevenir infecciones en caso de que la herida no cierre correctamente. Es preferible que no sea porosa, así evitan que pase algún líquido a la cabidad abdominal.
Una vez concluída la cirugía y vendadas las heridas, las niñas fueron entubadas y llevadas al NICU, donde estuvieron por tres días. Luego de la extubación, se les colocó un tubo nasogástrico para alimentarlas y a los pocos días comenzaron a chupar por sí mismas, tras lo cual fueron dadas de alta.
No hay que buscar afuera
Esta es la primera vez que en la Isla se realiza un procedimiento como éste. Con excelentes resultados, por cierto.
Los especialistas coinciden en que el éxito de la operación, más allá de la preparación de cada uno de los integrantes del equipo médico, recae sobre las modernas facilidades del Puerto Rico Children’s Hospital.
Los médicos indicaron que allí no sólo había un lugar adecuado y seguro para las niñas, sino que también contaba con las facilidades para el manejo de la madre.
Las niñas tenían que nacer en un sitio donde se pudieran tratar con el equipo adecuado y en Puerto Rico, realmente, no hay más que dos sitios que llenanesas características: que el paciente nazca en el Hospital Universitario y se atienda en el Pediátrico (donde tiene los especialistas y sub especialistas y los hospitales cerca); y el otro es (que nazca en) el Hermanos Meléndez y (lo atiendan en) el Children’s Hospital. Quizás el HIMA Caguas puede tener los recursos”, opinó el doctor Ortiz Justiniano.
Por su parte, Ramírez Cacho subrayó que “además de hacer esta operación por primera vez, lo más importante es que se hizo fuera del ‘setting’ público, se hizo en un hospital privado”.
Hoy día hay más recursos disponibles, y a mí me llena de orgullo decir esto: no hay necesidad de buscar otros recursos en otros sitios porque estamos entrenados y estamos aquí, en Puerto Rico”, puntualizó.