El “long-term COVID19” ha sido catalogado como la nueva amenaza del virus

En medio de la alerta salubrista en Puerto Rico ante el registro de complicaciones a largo plazo que ha provocado el COVID19 en pacientes que se han recuperado del virus, la literatura científica continúa anunciando raros efectos adversos del virus luego al tiempo de su contagio.
Esta vez médicos reportaron el hallazgo de un paciente de 29 años contagiado con COVID19 que a largo plazo desarrolló enfermedad pulmonar cavitaria.
Esta enfermedad puede figurar como el resultado de varios procesos patológicos que pueden incluir necrosis supurativa, necrosis caseosa, necrosis isquémica, dilatación de quistes en el tejido pulmonar, vasculitis o traumatismos por alta presión.
Se ha documentado que la enfermedad pulmonar cavitaria como una complicación de infecciones virales agudas, incluidas las infecciones graves por el virus respiratorio agudo (SARS) y el virus respiratorio del Medio Oriente (MERS).
Los médicos estadounidenses reportaron que el paciente de 29 años de origen filipino se presentó al hospital luego de varios meses después de haber convalecido de COVID19, con dolor torácico pleurítico severo, fiebre, escalofríos y dificultad respiratoria.
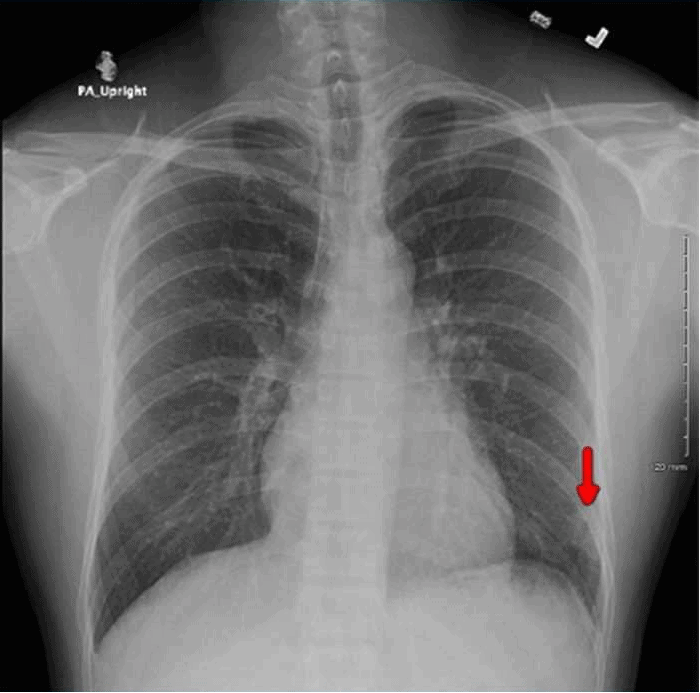
Radiografía de tórax que muestra una densidad lobular de tejido blando de forma irregular en la base izquierda lateralmente. Foto: compartida por los investigadores.
Su historial médico incluía su contagio con COVID-19 leve con fiebre, pérdida del sentido del gusto y el olfato, que no requirió hospitalización. También se documentó que el joven viajó a los estados de California, Indiana y Wisconsin en un periodo de 3 semanas antes del inicio de sus síntomas.
Cabe recalcar que el joven no tenía antecedentes familiares o quirúrgicos relevantes.
Las pruebas de laboratorio iniciales mostraron leucocitosis, con neutrofilia y niveles anormales de proteína C reactiva. La radiografía de tórax demostró una densidad de tejido blando de forma irregular.
Asimismo, la tomografía computarizada (TC) con contraste de tórax mostró una masa cavitante de 3 cm en el lóbulo inferior izquierdo y opacidades periféricas en las bases pulmonares de forma bilateral. El paciente fue admitido y se inició tratamiento con antibióticos de amplio espectro, vancomicina intravenosa y piperacilina y tazobactam.
Se enviaron múltiples pruebas para evaluar la etiología de la lesión cavitaria, incluida una prueba rápida del virus de inmunodeficiencia humana (VIH), PCR para la detección de Staphylococcus aureus resistente a la meticilina y hemocultivos, entre otras, los cuales arrojaron negativo.
Sin embargo, en las radiografías de tórax se identificó un derrame pleural del lado izquierdo del pulmón. El paciente comenzó a mejorar y el tratamiento con antibióticos se redujo con la adición de itraconazol, dado el riesgo de infecciones fúngicas dimórficas oriundas de los estados a los que viajó. Finalmente fue dado de alta con tratamiento oral (fluconazol, trimetoprim-sulfametoxazol y cefdinir) después de 5 días con una mejoría clínica significativa.
A pesar de el alta hospitaria, el paciente regresó una semana después con dolor pleurítico y tos productiva de esputo amarillo verdoso maloliente con sabor a azufre. Durante esta hospitalización, se le realizaron pruebas de anticuerpos antinucleares (ANA) y anticuerpos anticitoplasma de neutrófilos (P-ANCA y C-ANCA) para descartar una enfermedad autoinmune con resultado negativo. El régimen antimicrobiano en ese momento incluía meropenem -antibiótico de amplio espectro- intravenoso, vancomicina y voriconazol.
Finalmente fue sometido a broncoscopia y a cirugía toracoscópica videoasistida (VATS) izquierda y la patología quirúrgica reveló necrosis con inflamación aguda densa y tejido de granulación sin microorganismos.
“A lo largo de la hospitalización su tos y respiración mejoraron y se resolvió la leucocitosis. Fue dado de alta con amoxicilina-clavulánico -antibiótico- oral 875-125 mg cada 12 horas durante 30 días. Se concluyó que el paciente probablemente experimentó una infección pulmonar bacteriana necrosante a pesar de que los cultivos arrojaron negativo. Dado que la enfermedad pulmonar cavitaria es poco común en un adulto joven sano, y se descartaron afecciones dentro de la lista de diagnósticos diferenciales, se dedujo que lo más probable era una complicación secuela de COVID-19”, concluyeron los autores.
Precisamente esta semana la Dra. Antonia Coello de Novello advirtió a este medio que el “long term COVID19” es la nueva amenaza, ya que se han registrado complicaciones a largo plazo del virus como la diabetes, alopecia, problemas cardíacos, pérdida de memoria, entre otras.