El uso de rituximab, junto con estrategias de control de infecciones y cuidados de soporte, permitió una evolución favorable, a pesar de las limitaciones en la disponibilidad de especialistas.
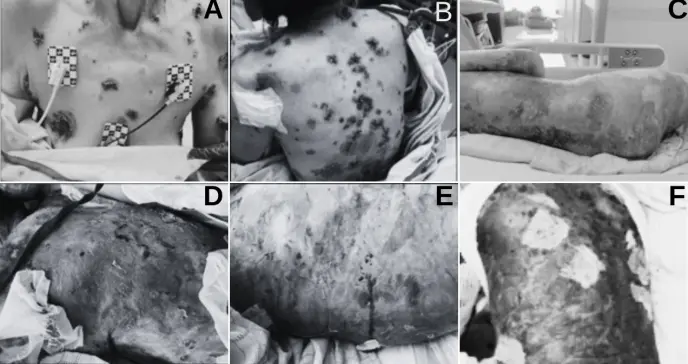
Una mujer de 69 años, sin antecedentes médicos relevantes, acudió al servicio de urgencias por lesiones cutáneas dolorosas de tres semanas de evolución. Inicialmente había sido tratada sin éxito con antivirales, antibióticos orales y corticoides tópicos, bajo sospecha de pénfigoide ampolloso.
A su ingreso, presentaba múltiples lesiones costrosas y ampollosas distribuidas en cara, orejas, rodillas y manos, además de episodios de confusión y fiebre. El laboratorio reveló leucocitosis, trombocitosis, hiponatremia e hipocalcemia.
La imposibilidad de transferirla a un hospital con dermatología hospitalaria llevó a que su manejo quedara en manos de un equipo multidisciplinario integrado por internistas, especialistas en quemaduras y enfermedades infecciosas.
El pénfigo vulgar (PV) es un trastorno autoinmune acantolítico que compromete la piel y las membranas mucosas, con una incidencia de 16,1 casos por millón de habitantes al año en Estados Unidos. Suele presentarse entre los 45 y 65 años, sin predominio por sexo, y su etiología está relacionada con la interacción entre predisposición genética y factores ambientales.
Las manifestaciones clínicas incluyen ampollas dolorosas que pueden evolucionar a erosiones extensas, con riesgo de sobreinfecciones bacterianas graves y sepsis. El diagnóstico suele retrasarse hasta 10 meses, lo que aumenta la morbimortalidad. Por ello, el inicio temprano del tratamiento es crucial.
Este informe describe el manejo exitoso de una paciente con PV en un hospital sin servicio de dermatología hospitalaria, resaltando la eficacia de un enfoque multidisciplinario y el papel clave del rituximab en el control de la enfermedad.
Se intentó transferencia a hospital con dermatología especializada, siendo denegada por 21 centros contactados (6 locales y 15 en otros estados).
La biopsia cutánea del día 10 confirmó pénfigo vulgar. En el día 16 apareció drenaje verde maloliente de las lesiones con cultivo positivo para Pseudomonas aeruginosa. Posteriormente, en el día 33, desarrolló infección urinaria por Candida glabrata complicada con hematuria.
El tratamiento antibiótico se inició empíricamente con vancomicina y ceftriaxona, modificándose a oxacilina tras confirmar sensibilidad del S. aureus.
Se adicionó cefepime para la pseudomona y fluconazol para la candiduria. La unidad de quemados implementó cuidados especializados con xeroform y mupirocina, proporcionando monitoreo continuo del proceso de cicatrización.
La terapia inmunosupresora comenzó con metilprednisolona intravenosa durante 11 días sin respuesta adecuada. Se realizó screening para hepatitis (negativo) y tuberculosis (QuantiFERON indeterminado, radiografía de tórax y PPD negativos). Tras discusión de riesgos y beneficios, se inició rituximab 1000 mg intravenoso el día 21, con segunda dosis el día 35.
La respuesta al rituximab fue evidente tras la primera dosis, con cicatrización progresiva de lesiones cutáneas, mejoría en movilidad y participación en fisioterapia, incremento del apetito y reducción significativa del dolor.
La paciente toleró ambas infusiones sin complicaciones, continuando con mejoría clínica sostenida. Se inició profilaxis con sulfametoxazol/trimetoprima para prevención de neumonía por Pneumocystis jirovecii.
Este caso ilustra, según los investigadores (Sondos Badran, et al), cómo la colaboración efectiva entre especialidades puede compensar la ausencia de servicios dermatológicos.
La coordinación entre medicina interna, quemados e infectología permitió el diagnóstico oportuno, manejo integral de complicaciones infecciosas e implementación segura de rituximab. La evidencia científica respalda el uso de rituximab en pénfigo vulgar refractario, mostrando mejoría clínica considerable y remisión en casos refractarios.
La crisis actual de especialistas dermatológicos requiere desarrollo urgente de protocolos multidisciplinarios, capacitación para médicos no dermatólogos, implementación de telemedicina dermatológica y optimización de recursos existentes.
El reconocimiento de patógenos frecuentes como S. aureus y Pseudomonas en pacientes con pénfigo vulgar resulta fundamental para el manejo apropiado de infecciones secundarias.
El manejo exitoso de este caso complejo demuestra la viabilidad del enfoque multidisciplinario en hospitales sin dermatología especializada. La utilización oportuna de rituximab, combinada con manejo integral de complicaciones infecciosas, resultó en evolución clínica favorable.