El diagnóstico se confirmó con ANA positivo (1:1280), anticuerpos anti-dsDNA, anti-Smith y anti-RNP positivos, leucopenia e hipocomplementemia.
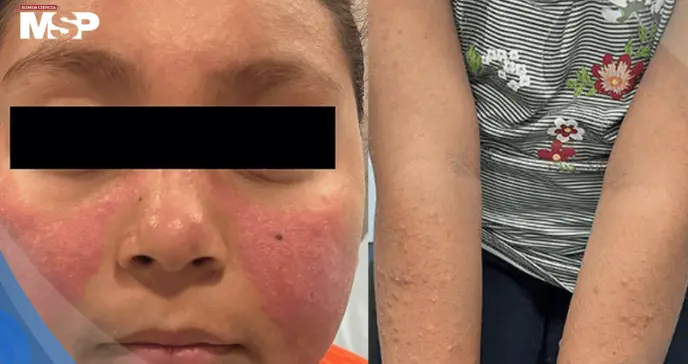
Una paciente femenina de 10 años acudió a la consulta de dermatología por presentar una erupción facial de aproximadamente 2 meses de evolución, pruriginosa y dolorosa.
Como antecedente personal tenía diagnóstico de rinitis alérgica en manejo. Los antecedentes familiares resultaron particularmente significativos, ya que la madre padecía hipotiroidismo y el abuelo paterno artritis reumatoide, sugiriendo predisposición familiar a enfermedades autoinmunes.
Dos meses antes de la consulta dermatológica, la paciente había sido evaluada en el departamento de emergencias debido a fiebre, taquicardia sinusal y dolor en la rodilla.
En ese momento, los síntomas fueron interpretados como secundarios a un probable proceso viral inespecífico. Sin embargo, la persistencia de las manifestaciones cutáneas y la aparición de nuevos síntomas motivaron la búsqueda de atención especializada.
Al examen dermatológico se evidenció una erupción facial con características distintivas. Las lesiones se presentaban como áreas eritematosas y edematosas distribuidas bilateralmente en las mejillas y el dorso nasal, configurando el patrón clásico en "mariposa". Un hallazgo de gran valor diagnóstico fue la preservación de los pliegues nasolabiales, característica que orientaría posteriormente el diagnóstico diferencial.
Adicionalmente, se observaron múltiples pápulas de coloración rosada y marrón localizadas en los aspectos dorsales de ambos brazos. La paciente refería que tanto la erupción facial como las lesiones en los brazos le generaban prurito y dolor, síntomas que habían aumentado progresivamente.
Un aspecto crucial fue reconocer que todas las áreas afectadas correspondían a zonas de exposición solar habitual, estableciendo el patrón de distribución fotosensible de las lesiones.
Los estudios hematológicos mostraron leucopenia, y los marcadores de inflamación incluyendo proteína C reactiva y velocidad de sedimentación globular se encontraban marcadamente elevados, reflejando un estado inflamatorio sistémico activo. La evaluación de función hepática demostró elevación de transaminasas, mientras que la función renal se mantenía dentro de parámetros normales.
Los estudios inmunológicos resultaron fundamentales para establecer el diagnóstico definitivo. Los anticuerpos antinucleares se encontraron positivos con un título sumamente elevado de 1:1280.
Este hallazgo motivó la realización de estudios de autoanticuerpos más específicos, que demostraron positividad para anticuerpos anti-DNA de doble cadena, anticuerpos anti-Smith y anticuerpos anti-RNP. La evaluación del sistema del complemento reveló disminución del componente C3, configurando un cuadro de hipocomplementemia característico de enfermedad autoinmune activa.
La integración cuidadosa de los hallazgos clínicos y paraclínicos permitió establecer el diagnóstico de Lupus Eritematoso Sistémico con manifestaciones de Lupus Eritematoso Cutáneo Agudo.
El cuadro clínico cumplía con múltiples criterios diagnósticos, incluyendo compromiso dermatológico fotosensible, articular, hematológico y hepático, acompañado de alteraciones inmunológicas altamente específicas para esta enfermedad.
El tratamiento requiere un enfoque multidisciplinario coordinado entre reumatología, nefrología, dermatología y otros especialistas según el compromiso orgánico.
Los antipalúdicos, especialmente hidroxicloroquina, son fundamentales para manifestaciones dermatológicas y articulares.
Los inmunosupresores como metotrexato, azatioprina y micofenolato mofetilo son necesarios en casos severos o refractarios. Las terapias biológicas como rituximab y belimumab representan opciones para pacientes que no responden a terapias convencionales.
La fotoprotección es esencial mediante protectores solares de amplio espectro diarios, ropa protectora y evitar exposición solar intensa. La educación del paciente y familia sobre la naturaleza crónica de la enfermedad y la adherencia al tratamiento es fundamental.
El seguimiento incluye evaluaciones periódicas con monitorización de laboratorio para detectar cambios en actividad de enfermedad o desarrollo de compromiso renal.
Según Angelina Labib et al., el LES es una enfermedad autoinmune crónica multisistémica con predominio en mujeres. El inicio pediátrico es raro, con incidencia de 0,3-0,9 por 100.000 niños-año, siendo más frecuente en poblaciones asiáticas, afroamericanas, hispanas y nativas americanas. La patogénesis involucra factores genéticos, hormonales y ambientales.
Las manifestaciones incluyen síntomas constitucionales como fiebre, fatiga y pérdida de peso. La piel, el sistema musculoesquelético y los riñones son los más comúnmente afectados.
La erupción malar ocurre en 60-85% de los niños, presentándose como lesión fotosensible, eritematosa y edematosa en mejillas, nariz, barbilla y orejas, con preservación característica de los pliegues nasolabiales. Otras manifestaciones cutáneas incluyen erupciones maculopapulares, alopecia, eritema palmar, fenómeno de Raynaud y vasculitis.