Inusual aparición de síntomas gastrointestinales y menstruales de la paciente, reveló cuadro de lupus eritematoso sistémico.
Paciente hispana de 15 años acude a urgencias debido a un dolor abdominal epigástrico, diarrea, vómitos no sanguinarios o biliaires, hipertensión, dificultad respiratoria, no presentaba erupciones cutáneas, fiebre, pérdida de peso o disuria.
La paciente refiere distensión abdominal y saciedad precoz. Su menstruación había iniciado 1 día antes de la consulta. Un mes antes había presentado síntomas similares que se resolvieron espontáneamente, creyeron que se trataba de gastritis.
Los antecedentes familiares fueron negativos para enfermedades reumatológicas, gastrointestinales o malignas.
Al ingreso presentaba taquicardia (120 lpm) e hipertensión arterial (133/96 mmHg) persistente, sin antecedentes previos conocidos de hipertensión. El índice de masa corporal se encontraba en percentil 86.
El examen abdominal reveló distensión y sensibilidad epigástrica a la palpación, sin signos de irritación peritoneal. No se evidenció hepatoesplenomegalia, edema periférico, erupciones cutáneas o ulceraciones orales.
Los estudios iniciales de laboratorio mostraron parámetros hematológicos, electrolitos, función renal y hepática dentro de límites normales. El análisis de orina reveló cetonas 2+, sangre 3+, proteínas 2+, con nitritos y esterasa leucocitaria negativos, en contexto de menstruación activa.
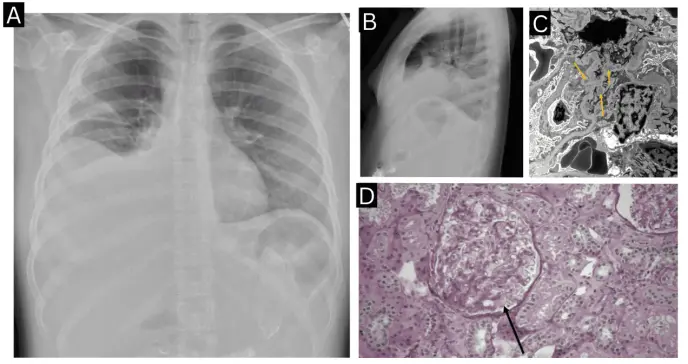
La tomografía computarizada abdomino-pélvica evidenció enterocolitis difusa severa con ascitis de gran volumen. Durante la hospitalización, la paciente desarrolló disnea y mayor distensión abdominal, requiriendo oxígeno suplementario. La radiografía de tórax mostró derrames pleurales bilaterales moderados.
Ante la serositis inexplicada se solicitaron estudios reumatológicos que mostraron hipocomplementemia (C3: 46 mg/dL, C4: 8 mg/dL) y ANA positivo (1:80), con anticuerpos específicos para LES negativos.
Notablemente, el C3 se normalizó espontáneamente antes del alta y el análisis de orina post-menstrual fue normal. Reumatología consideró baja probabilidad de enfermedad autoinmune por la normalización espontánea del complemento y ausencia de criterios clásicos, dándose de alta al noveno día con mejoría clínica.
Dos semanas después, la paciente reingresó con recurrencia idéntica de síntomas gastrointestinales, coincidiendo nuevamente con el inicio de su menstruación. Desarrolló trombocitopenia transitoria (74 TH/uL) que se normalizó espontáneamente al día siguiente.
Los niveles de complemento mostraron persistencia de C4 bajo (8 mg/dL) y nueva disminución de C3 (49 mg/dL), mientras que los anticuerpos específicos para LES permanecieron negativos.
Aunque la función renal se mantuvo normal, la recolección de orina de 24 horas post-menstrual reveló proteinuria de 365 mg/24h (normal: 100-150 mg/24h).
Ante estos hallazgos, se realizó biopsia renal que demostró nefritis lúpica proliferativa mesangial clase II, con microscopía electrónica mostrando depósitos mesangiales y eliminación difusa de podocitos.
Con el diagnóstico confirmado de LES según criterios SLICC (nefritis lúpica + ANA positivo), se inició tratamiento con pulsos de metilprednisolona 1000 mg/día por 3 días, seguido de prednisona oral 60 mg/día, hidroxicloroquina 200 mg/día y micofenolato 500 mg dos veces al día.
En el seguimiento al mes, se documentó normalización del recuento plaquetario, niveles de complemento y resolución de la proteinuria, con excelente respuesta clínica y ausencia de recurrencia sintomática.
El lupus eritematoso sistémico (LES) es una enfermedad autoinmune caracterizada por la presencia de autoanticuerpos y puede comprometer diversos sistemas del organismo. Sin embargo, con mayor frecuencia afecta los sistemas hematológico, musculoesquelético, mucocutáneo y renal.
Según los autores (Chloe Kupelian, et al), la presentación inicial con síntomas gastrointestinales inespecíficos, aunque infrecuente, puede ser la manifestación inaugural del LES en 8-10% de los casos. La ausencia de manifestaciones cutáneas, articulares o hematológicas clásicas retrasó significativamente el diagnóstico.
La fluctuación sintomática con el ciclo menstrual representa un hallazgo particularmente interesante. Las variaciones hormonales durante la menstruación pueden exacerbar las características clínicas del LES mediante mecanismos complejos que involucran estrógenos, progesterona y citocinas proinflamatorias como IL-6 y TNF-a.