La paciente, quien había adoptado un gato callejero seis meses antes, consultó por disminución visual aguda del ojo izquierdo con escotoma central de una semana de evolución.
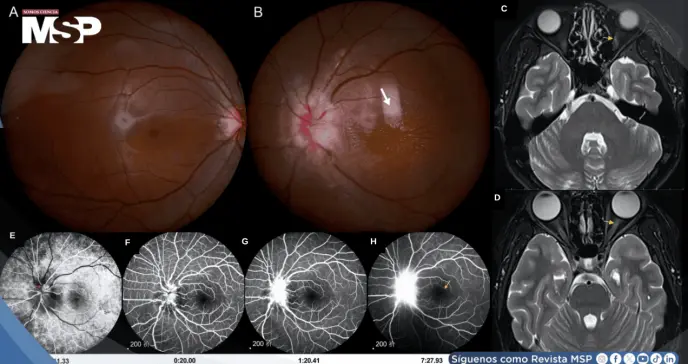
La paciente acudió a consulta oftalmológica en agosto de 2025 refiriendo disminución de la agudeza visual del ojo izquierdo acompañada de una sombra central con una semana de evolución. Negó síntomas sistémicos como fiebre, cefalea o adenopatías.
Al examen físico, la agudeza visual mejor corregida del ojo izquierdo era de 0.1, con defecto pupilar aferente relativo positivo. El fondo de ojo reveló disco óptico congestivo y edematoso con bordes difusos, además de exudados estrellados característicos en la región macular.
Los estudios paraclínicos mostraron elevación de la velocidad de sedimentación globular (28 mm/h) y proteína C reactiva (14.2 mg/L), mientras que las pruebas infecciosas rutinarias resultaron negativas. La resonancia magnética orbital evidenció señal hiperintensa en T2 del segmento anterior del nervio óptico izquierdo.
La angiografía con fluoresceína demostró fuga del disco óptico sin compromiso macular, y la tomografía de coherencia óptica confirmó engrosamiento de la capa neuroepitelial con desprendimiento seroso retiniano.
Inicialmente se diagnosticó neurorretinitis idiopática e inició tratamiento con metilprednisolona intravenosa. Tras dos días, la paciente presentó deterioro visual progresivo con agudeza de 0.02. Al profundizar en la anamnesis, la paciente reveló haber adoptado un gato callejero seis meses atrás.
Significativamente, negó cualquier historia de arañazos del gato, pero confirmó haber sido lamida frecuentemente por el animal. Este detalle fue crucial, ya que la bacteria Bartonella henselae puede transmitirse no solo por arañazos, sino también a través de la saliva del gato mediante lamidas sobre piel o mucosas.
Se solicitó serología para Bartonella henselae, resultando positiva con título de 1:256, confirmando infección reciente.
Se modificó el esquema terapéutico a doxiciclina oral complementada con azitromicina y dosis bajas de glucocorticoides. A las 48 horas la paciente reportó mejoría visual.
Después de dos semanas de tratamiento, el edema del disco óptico mostró resolución significativa con mejor definición de los márgenes. Los exudados maculares persistieron pero con bordes más definidos. La agudeza visual no corregida mejoró a 0.1 y la mejor corregida alcanzó 0.3, con resolución del escotoma central referido inicialmente.
Este caso según (Ke Wu., et al) ilustra una presentación atípica de enfermedad por arañazo de gato limitada exclusivamente al compromiso ocular, sin la tríada clásica de fiebre, linfadenopatía regional y lesiones cutáneas. La neurorretinitis representa solo el 5-10% de las manifestaciones de esta enfermedad, y la presentación aislada sin síntomas sistémicos es excepcional.
Un aspecto particularmente relevante de este caso es que la transmisión ocurrió a través de lamidas del gato, no por arañazos. Aunque la enfermedad lleva el nombre de "arañazo de gato", la bacteria Bartonella henselae se encuentra en la saliva felina y puede transmitirse mediante lamidas sobre piel con pequeñas lesiones o mucosas.
Este modo de transmisión alternativo es menos reconocido pero igualmente efectivo, lo que puede llevar a que los pacientes no establezcan la conexión con su exposición a gatos si solo se les pregunta por arañazos. El retraso diagnóstico inicial destaca la importancia de interrogar específicamente sobre cualquier tipo de contacto con felinos, incluyendo lamidas y mordiscos, en casos de neurorretinitis inexplicable.
La elección de doxiciclina como antibiótico principal se fundamentó en su excelente penetración intraocular. La combinación con azitromicina y corticosteroides en dosis bajas permitió un control efectivo de la inflamación y optimizó la recuperación visual. Este enfoque terapéutico ha demostrado mejorar el pronóstico visual en casos de neurorretinitis por B. henselae.