Este estudio derrumba la creencia sobre que el origen del picor en afecciones cutáneas es causado únicamente por la inflamación del eccema y la dermatitis.
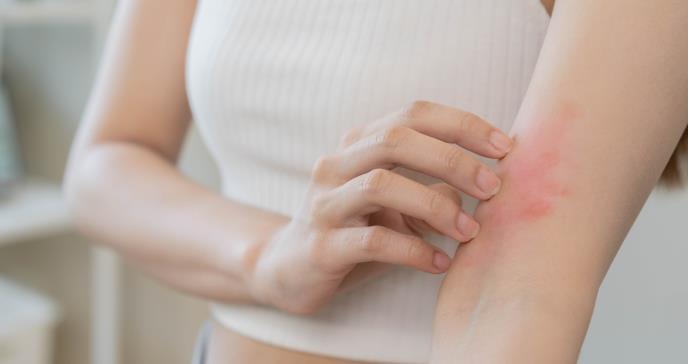
Un estudio innovador de la Facultad de Medicina de Harvard reveló cómo el microbio común de la piel, el Staphylococcus aureus, desencadena la sensación de picazón al activar las células nerviosas dérmicas.
Esta investigación, publicada en la revista Cell, ofrece un nuevo alcance sobre las afecciones cutáneas, como el eccema y la dermatitis atópica, y su relación con la picazón persistente.
Desequilibrio en los microorganismos cutáneos
Los científicos derrumbaron la creencia previa sobre el origen del picor en afecciones cutáneas como el eccema y la dermatitis, al descubrir que el Staphylococcus aureus desequilibra los microorganismos cutáneos, desencadenando directamente la picazón sin necesidad de inflamación, llevándonos a rascarnos, lo que promete llevarnos a avances en el tratamiento de estas dolencias comunes de la piel.
Isaac Chiu, profesor asociado de inmunología en el Instituto Blavatnik del HMS, mencionó que: “Hemos identificado un mecanismo completamente nuevo detrás de la picazón: la bacteria Staph aureus, que se encuentra en casi todos los pacientes con dermatitis atópica, una enfermedad crónica. Demostramos que la picazón puede ser causada por el propio microbio”.
Sustancia que activa señales nerviosas
Según especifica el estudio, este demostró que el Staphylococcus aureus libera una sustancia que activa las señales nerviosas cutáneas, además identificaron un fármaco anticoagulante que bloqueó esto, aliviando la picazón y minimizando el daño cutáneo.
Estos hallazgos abren puertas para nuevos tratamientos orales y tópicos contra la picazón en afecciones cutáneas como dermatitis, prurigo y psoriasis. El rascado constante puede dañar la piel y empeorar la inflamación, destacando la importancia de estos descubrimientos para mejorar la calidad de vida.
Liwen Deng, investigador postdoctoral en el Laboratorio Chiu y primer autor del estudio: “La picazón puede ser bastante debilitante en pacientes que padecen afecciones cutáneas crónicas. Muchos de estos pacientes llevan en su piel el mismo microbio que ahora hemos demostrado por primera vez que puede inducir picazón”.
Proteasa V8, la clave
Para la búsqueda, los científicos expusieron ratones a S. aureus, quienes experimentaron picazón intensa y daño cutáneo extendido por el rascado, quienes desarrollaron hipersensibilidad a estímulos leves o aloknesis. Esta respuesta, común en afecciones cutáneas crónicas, puede compararse, según los investigadores, con la sensación al usar un suéter de lana, la cual también puede ocurrir en personas sin ninguna enfermedad subyacente.
Los científicos exploraron cómo la bacteria desencadenaba la picazón, alterando versiones de S. aureus sin ciertas partes moleculares, por lo que, de las 10 enzimas estudiadas, eliminaron nueve, confirmando que la proteasa V8 era la responsable de provocar la picazón en ratones. Este desarrollo reveló la clave detrás de esta molesta sensación en la piel. Adicionalmente, las muestras de piel humana de pacientes con dermatitis atópica también presentaron más S. aureus y niveles más altos de V8 que las muestras de piel sana.
Análisis del V8
Por su parte, los científicos identificaron que el V8 activa la proteína PAR1 en las neuronas dérmicas, desencadenando señales de tacto, calor, dolor y picazón hacia el cerebro. Esta proteína, generalmente inactiva, se activa al interactuar con enzimas como la V8, lo que revela cómo se despierta esta sensación incómoda en la piel.
La función que desarrolla el V8 es cortar un extremo de PAR1, despertándola. En ratones, por su parte al tenerla activada, el PAR1 envía una señal al cerebro en forma de picazón, obteniendo el mismo resultado también en placas con neuronas humanas, lo que explica su impacto en nosotros.
Células inmunes sin implicación en la picazón
Sorprendentemente, las células inmunes relacionadas con alergias cutáneas no desencadenaron picazón tras la exposición bacteriana, tampoco lo hicieron las interleucinas ni los glóbulos blancos, comúnmente asociados con alergias y enfermedades cutáneas.
"Cuando comenzamos el estudio, no estaba claro si la picazón era resultado de la inflamación o no. Demostramos que estas cosas se pueden desacoplar, que no necesariamente es necesario tener inflamación para que el microbio cause picazón, pero que la picazón exacerba la inflamación en la piel", enunció Liwen Deng.
Implicaciones en el tratamiento
Estos hallazgos permitieron a los científicos probar un medicamento anticoagulante para bloquear PAR1, activado por S. aureus, el cual funcionó, siendo demostrado esto en los ratones expuestos al microbio, quienes mejoraron rápidamente, evidenciándose que la necesidad de rascarse disminuyó, aliviando el daño cutáneo y mejorando su bienestar.
De esta forma, los médicos que actualmente usan este bloqueador de PAR1 en humanos para prevenir coágulos sanguíneos, podrían reutilizar este medicamento contra la picazón, pudiendo usar el ingrediente activo del medicamento para cremas tópicas contra la picazón.
Implicaciones de otros microbios y futuros avances
Los investigadores planean averiguar si otros microbios, aparte del S. aureus, pueden desencadenar la molesta sensación de picazón, ante lo que mencionó Chiu que: "Sabemos que muchos microbios, incluidos hongos, virus y bacterias, van acompañados de picazón, pero no está claro cómo la causan".
Además, estos hallazgos abren la puerta a nuevas investigaciones sobre cómo otros microbios podrían desencadenar la picazón, así como la comprensión evolutiva de por qué los patógenos podrían aprovechar este reflejo para su beneficio.
Fuente consultada: aquí.