El mieloma múltiple representa el 1.8% de todos los nuevos diagnósticos de cáncer cada año en los Estados Unidos.
María José Polanía Puentes, MD
Redacción Médica MSP
El mieloma múltiple representa el 1.8% de todos los nuevos diagnósticos de cáncer cada año en los Estados Unidos. A pesar de la investigación constante y el advenimiento de por lo menos 4 nuevos medicamentos en los últimos 5 años, continúa siendo una causa de muerte significativa sin posibilidad de curación independientemente del momento del diagnóstico.
Se estima que cada año en Estados Unidos se diagnostican más de 30.000 casos nuevos de mieloma múltiple, que representan el 1.8% de todos los nuevos casos de cáncer. Durante los últimos 5 años se han desarrollado distintos medicamentos nuevos para combatir el mieloma múltiple, tanto en su presentación de novo como sus recurrencias, sin embargo ninguna de las opciones terapéuticas disponibles es curativa aún, por lo cual la mortalidad anual por mieloma múltiple representa más del 2% de muertes atribuibles a cáncer en Estados Unidos, con una sobrevida media poco superior a los 5 años, por lo cual tratamientos adicionales son requeridos 1.
En este artículo abordaremos de manera general el tratamiento de las recurrencias de mieloma múltiple, sin embargo es importante anotar que el manejo de cada paciente es individualizado y no existe una ruta de tratamiento estandarizada. Factores a considerar antes de instaurar un tratamiento incluyen la tolerancia a medicamentos previos, tasa de aumento de marcadores específicos, riesgo citogenético, localización de la enfermedad, presencia de comorbilidades, fragilidad y preferencia del paciente.
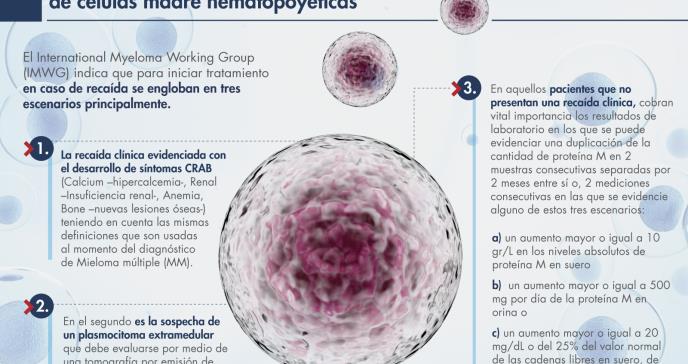
En primer lugar, una recurrencia de mieloma múltiple se diagnostica con base en criterios radiológicos y de laboratorio, basta con presentar uno de los siguientes:
Vale aclarar que la terapia inmediata está indicada en caso de plasmocitoma extramedular, desarrollo de síntomas CRAB o un aumento rápido (menor a 3 meses) de la proteína M. En caso de pacientes clasificados inicialmente como bajo riesgo y en ausencia de síntomas CRAB y un aumento lento de proteína M, se puede diferir el inicio de terapia según criterio clínico 2.
Para la primera recurrencia hay consenso en diversas guías de la utilidad de una triple terapia que incluya dos agentes nuevos ya sea inhibidores de proteasoma (PI), inmunomoduladores (IMiDs) o anticuerpos monoclonales (mAbs) en combinación con un esteroide. Teniendo en cuenta que la mayoría de pacientes serán tratados con un estimado entre 2 a 10 líneas de terapia, las guías no son conclusivas en recomendar un orden de administración de agentes específicos. Es de anotar que la triple terapia se asocia con un mayor grado de toxicidad y en pacientes seleccionados será preferible una doble terapia con un solo agente nuevo y esteroides.
Las guías del National Institute for Health and Care Excellence (NICE) proponen como primera línea de manejo para recurrencia de mieloma múltiple la triple combinación de daratumumab (mAbs) con bortezomib (PI) y dexametasona. Los esquemas de administración extendida tienen mejores resultados en el caso de mieloma de reciente diagnóstico, sin embargo la evidencia en recurrencia es limitada. A pesar de esto se recomienda la continuación del esquema de tratamiento hasta una nueva recurrencia, sin importar si la respuesta inicial es completa o parcial.
Se considera ofrecer un segundo trasplante autólogo de médula ósea en quienes hayan completado el esquema de reinducción sin progresión de la enfermedad y hayan tenido una respuesta al primer trasplante mayor de 12 meses, preferiblemente mayor a 24 meses. Los pacientes con buena respuesta al trasplante previo tienen normalmente mejores resultados en una segunda intervención, además es favorable no haber utilizado muchas líneas de tratamiento previamente por lo cual se sugiere contemplar el nuevo trasplante de forma temprana.
Otra opción con buenos resultados acorde a las guías NICE es la triple terapia con ixazomib (PI) más lenalidomida (IMiDs) y dexametasona en pacientes que han recibido dos o más líneas de terapia previamente. En cada recaída es razonable intentar utilizar por lo menos dos agentes no utilizados previamente, dado que existen muchos fármacos disponibles aparte de los mencionados en este artículo. En cualquier momento del tratamiento, pero especialmente si la mayoría de los regímenes de tratamiento han sido utilizados y el estado clínico del paciente lo permite, se sugiere la participación en ensayos clínicos.
En pacientes que desarrollan enfermedad extramedular o leucemia de células plasmáticas secundarias el pronóstico es pobre, con una sobrevida total aproximada de 5 meses en promedio, por tanto, si el estado del paciente es favorable solo se recomienda utilizar regímenes agresivos de quimioterapia por uno o dos ciclos para realizar control de la enfermedad y posteriormente continuar con cualquiera de los esquemas de combinación triple. La recaída en el sistema nervioso central es rara y también de pobre pronóstico, por lo cual se ofrece manejo paliativo y en algunas ocasiones se utiliza quimioterapia intratecal para linfoma del sistema nervioso central. 5,6.
Para finalizar, hay un punto clave que no debe pasarse por alto en cada paciente con un nuevo diagnóstico de mieloma múltiple y posteriores recurrencias en cuanto a la comunicación médico paciente. Queda claro que no existe una ruta de manejo estandarizada que se deba usar en todos los pacientes. La cantidad de medicamentos disponibles, y los que están en proceso implican una mayor complejidad del manejo y es compromiso del médico tratante, el personal asociado al tratamiento oncológico poder informar adecuadamente al paciente para permitir una tratamiento orientado hacia su bienestar y basado en decisiones tanto clínicas como personales para obtener los mejores resultados en cuanto a sobrevida libre de progresión, sobrevida total y calidad de vida.
REFERENCIAS