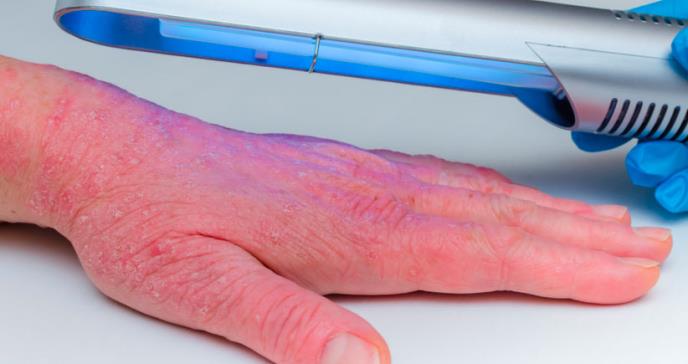
La dermatitis atópica (DA) es una enfermedad que se caracteriza por la inflamación crónica de la piel. Generalmente inicia en la infancia y se presenta como lesiones eccematosas y pruriginosas, que pueden causar un deterioro en la calidad de vida de los pacientes.
Dra. María Juliana Carroll
Agencia Latina de Noticias de Medicina y Salud Pública
La dermatitis atópica (DA) es una enfermedad que se caracteriza por la inflamación crónica de la piel. Generalmente inicia en la infancia y se presenta como lesiones eccematosas y pruriginosas, que pueden causar un deterioro en la calidad de vida de los pacientes. La localización varía de acuerdo a la edad; en los lactantes se ubica en el aspecto extensor de las extremidades y las mejillas, mientras que en niños y adultos, se localiza comúnmente en las áreas de flexión. Su fisiopatología no es clara, estudios han encontrado una función defectuosa de la barrera epidérmica, junto con una marcada hiperplasia epidérmica y una activación inmunitaria predominantemente Th2/22, que puede cambiar hacia Th1 en las etapas crónicas.
Los objetivos de tratamiento en la DA son: la restauración de la función de la barrera epitelial, la hidratación de la piel y el manejo farmacológico de la inflamación. Para lograrlo, se utilizan emolientes y humectantes, corticoides e inhibidores de la calcineurina. El uso de emolientes está dirigido a evitar la excesiva pérdida de agua transepidérmica que presentan los pacientes con DA. Se han desarrollado también restauradores de la barrera epidérmica, obtenidos con lípidos fisiológicos como ceramidas, colesterol, ácidos grasos poliinsaturados omega-3 y omega-6. Generalmente se encuentra bien controlada con las intervenciones de primera línea. Los corticosteroides sistémicos y otros tratamientos antiinflamatorios se reservan para casos graves.
La fototerapia es una intervención de segunda línea en pacientes en los cuales el manejo tópico no fue efectivo. Debido a que la evidencia de su efectividad aún no se ha revisado sistemáticamente, debe realizarse con cuidado y complementarse con una visión global e integral del paciente. Las modalidades de fototerapia actuales para DA incluyen: rayos UVB de banda ancha (290–320 nm), UVB de banda estrecha (311–313 nm), terapia UVA-1 (340–400 nm), terapia UVA más 8-metoxipsoralenos (PUVA), láser excimer de 308 nm (EL) y luz de espectro completo (FSL).
La fototerapia se ha definido como una técnica terapéutica basada en el efecto beneficioso de las ondas de luz en varias condiciones patológicas. Se documentó por primera vez su aplicación médica en 1925 para el tratamiento de la psoriasis grave o refractaria. En 1970, se creía de manera empírica que la exposición al sol era beneficiosa para los pacientes con DA y se dio lugar al primer uso de UVB de banda ancha en estos pacientes.
Estudios experimentales han descubierto que los efectos inmunomoduladores de los rayos UVB (Ultraviolet B) incluye la expresión de citoquinas modificadas con disminución de IL-5, IL-13 e IL-31, inducción de apoptosis de células T y reducción de células dendríticas. También se ha demostrado que reduce la colonización de Staphylococcus aureus en la piel de pacientes con DA. La radiación UVA (Ultraviolet A), por otro lado, penetra más profundamente en la dermis y en el plexo de los vasos sanguíneos superficiales, aumentando la síntesis de colágeno por la metaloproteinasa de matriz 1, inhibiendo la calcineurina y suprimiendo el factor de necrosis tumoral alfa, IL-12 e interferón gamma. También induce apoptosis de células T y mastocitos. El mecanismo de acción de la fototerapia con PUVA aún no se entiende completamente; los estudios han encontrado una alteración de la función linfocitaria en el infiltrado dérmico. También se ha propuesto que el PUVA disminuye el prurito en la DA al reducir la hiperinervación epidérmica.
Se define como la combinación de los rayos UVA con uno de los compuestos del Psolareno. El 8-metoxipsoraleno (8-MOP) es un agente fotosensibilizador potente que conduce a enlaces cruzados de ADN entre cadenas, dañando irreversiblemente el ADN. El baño de PUVA consiste en la exposición inmediata a los rayos UVA después de 20-30 minutos de baño en agua tibia que contiene 0.5-1.0 mg/L de un psoraleno. En la presentación tópica del PUVA, primero se aplica una pomada de 8-MOP al 0006% en áreas definidas de la piel 30–60 minutos antes de la irradiación.
Los pacientes con DA moderada o grave pueden beneficiarse de la terapia con PUVA. Los esquemas de tratamiento son similares a los que se utilizan para los pacientes con psoriasis, sin embargo, la DA es una entidad más difícil de tratar con un mayor número de tratamientos necesarios. Se debe tener en cuenta que no debe administrar como terapia a largo plazo, ya que puede ser cancerígeno.
UVA-1 utiliza las frecuencias más bajas del espectro de luz UVA (entre 340-400 nm) evitando los efectos adversos de la radicación UVA-2 (320-340 nm). UVA-1 puede administrarse empleando una dosis alta (80–130 J/cm2), una dosis media (40-80 J/cm2) o una dosis baja (<40 J/cm2).
Se demostró que la exposición a UVA-1 es eficaz en la DA crónica, particularmente en brotes agudos. Al igual se describe una mayor eficacia al compararla con UV-AB en la eliminación de las lesiones y disminución de la duración de los brotes. Estudios no han encontrado diferencias significativa en la eficacia o en el tiempo de recurrencia entre UVA-1 a dosis altas o a dosis media, por lo tanto, se prefiere utilizar una dosis media para reducir los efectos secundarios adversos y mejorar la tolerabilidad. Se ha visto que la dosis baja de UVA-1 no es tan efectiva y, por lo tanto, no se emplea. El esquema de tratamiento de UVA-1 a dosis media para DA consiste en tres a cinco sesiones por semana durante tres a ocho semanas con una dosis máxima de 80 J/cm2. Los tiempos en tratamiento pueden ser variables de 10 minutos a 1 hora por sesión.
Los posibles inconvenientes son el alto costo de las lámparas UVA-1, las cuales requieren mayor espacio y maquinaria de ventilación dedicada, lo que las hace inaccesibles para algunos centros. Otro problema es la alta temperatura generada por la lámpara, en estos casos la luz fría UVA-1 utiliza un filtro para eliminar longitudes de onda superiores a 530 nm y disipar la carga de calor excesiva que produce el generador UVA-1
La luz UVB de banda estrecha (UVB-BE) genera longitudes de onda altamente selectivas de luz UVB entre 311 y 313 nm, a excepción de la radiación UVB de longitud de onda corta. También tiene un menor efecto eritemogénico (potencial de quemaduras solares) que la UVB de banda ancha. Se utiliza con frecuencia debido a su disponibilidad, seguridad, facilidad de administración y eficacia.
Ensayos aleatorizados han demostrado que la terapia con UVB-BE mejora las puntuaciones de DA en las escalas y reduce la necesidad de corticosteroides tópicos potentes. Se ha demostrado que los efectos beneficiosos persisten hasta 6 meses después de la finalización del esquema. La radiación UVB-BE no llega a la dermis a diferencia de la radiación por UVA, por lo tanto, su efecto se limita a la epidermis. Debido a su limitado potencial de penetración, ha sido propuesto para ser más efectivo en la DA crónica, sin embargo, continua siendo controvertido.
La dosis de UV-B depende de la pigmentación del paciente y la tolerancia a la radiación. Los métodos utilizados para calcular la administración de dosis de UVB es determinando la dosis mínima de eritema (DEM) siendo ésta, la mínima radiación UVB capaz de generar eritema leve en el paciente. También es utilizado el método basado en el fototipo del paciente. El esquema habitual de tratamiento para DA son tres sesiones por semana durante seis semanas.
Estudios han encontrado que la radiación por UVB produce una mejoría en los puntajes del índice de SCORAD (Scoring Atopic Dermatitis) en comparación con UVA-1, a pesar de que otros estudios no han encontrado diferencias estadísticamente significativas entre las terapias.
La eficacia de la fototerapia tiene fuerza de recomendación B y nivel de evidencia II en el tratamiento de la DA. Se debe tener en cuenta que, la fototerapia es un tratamiento de segunda línea, por lo cual, sólo debe ser utilizado en los casos en que los tratamientos tópicos han fallado o no han sido efectivos. Sus ventajas a menudo están en relación con la presentación clínica y la gravedad de la enfermedad.
Es necesario elegir la modalidad de luz adecuada, tomando en cuenta la gravedad de la enfermedad, el costo, el estadío y la ubicación de las lesiones, el fototipo, antecedente de cáncer de piel y la disponilidad. Las limitaciones consisten en la frecuencia del tratamiento, por lo general implica entre tres a cinco aplicaciones por semana durante dos a tres meses. Al igual debe ser administrada por personal especializado y requiere de un equipo técnico costoso. También, se debe tener en cuenta que varias zonas del cuerpo pueden ser difíciles de alcanzar (los genitales y los pliegues de la piel) o pueden tener gran cantidad de pelo, y la eficacia del tratamiento es menor.
En el momento no se han realizado suficiente ensayos controlados de la fototerapia, por lo cual es difícil evaluar su eficacia. En una revisión sistemática realizada por Garritsen et al, gran parte de los ensayos incluían tamaños de muestra pequeños, usaban dosificaciones variables y eran limitados en términos de comparabilidad debido a su gran heterogeneidad clínica. Sin embargo, varios estudios muestran una mejoría de las puntuaciones clínicas y remisiones en pacientes con DA con el uso de fototerapia, por lo que la validan como una buena opción terapéutica para adultos y niños.